
2024年現在、日本の介護保険サービス全体の平均収支差率はわずか2.4%にとどまり、全産業平均(4%前後)を下回っています。さらに最低賃金は過去5年間で約15%上昇し、電気料金は同期間に20%以上値上がり、食材費も15%近く高騰しました。介護報酬は3年に1度の改定で微増する程度にとどまり、人件費と物価の上昇スピードに追いついていません。こうした外的圧力が利益率を圧迫し、キャッシュフローが慢性的に不足する施設が増えています。
一方で収支差率が高い施設は、同じ報酬単価でも健全な財務体質を維持しています。たとえば稼働率88%・収支差率5.8%を実現しているA施設では、月商3,000万円に対して営業利益が174万円、月次黒字による内部留保を活用してリハビリ機器やICT記録システムへ年間1,000万円超を投資できます。対照的に、稼働率72%・収支差率-1.2%のB施設は、月に36万円の赤字を補填するため短期借入を繰り返し、修繕や人材育成に充てる資金的余力がまったくありません。この差が3〜5年後には設備・サービス品質の格差となって顧客評価にも反映され、さらに収益ギャップが拡大していくのです。
収支差率を改善すると、利益の直接的な増加だけでなく、職員定着率の向上という好循環が生まれます。黒字幅が大きければ処遇改善手当や資格取得支援に充てる原資を確保でき、離職率低下→採用コスト削減→サービス品質向上という良い流れが機能し始めます。利用者側から見れば、設備更新やレクリエーションの充実により満足度が高まり、口コミ経由で新規利用者が増加します。さらに財務基盤が強化されれば、介護保険外のリハビリ特化型プログラムや配食サービスなど、単価の高い事業へ参入する余裕も生まれます。
本記事では、厳しい経営環境を乗り切り、上記の好循環を実現するための「収支差率を改善し、施設運営を効率化する5つの戦略」をご紹介します。人件費抑制とサービス品質を両立する組織設計から、収益性の高い事業への投資、介護報酬改定への即応、専門家活用まで、多角的な視点で実践的な手法を解説しますので、自施設の経営改革にお役立てください。

収支差率とは?介護事業経営における重要指標
収支差率の定義と計算方法
収支差率の計算式:収入-費用÷収入×100%
収支差率を正確に出すためには、計算式「(収入-費用)÷収入×100%」の各要素を、自社の損益計算書(P/L)の勘定科目と1対1で対応させることが重要です。介護事業の収入には「介護報酬」「利用者負担金」「自費サービス収入」があり、P/L上は「売上高」に該当します。費用側はさらに細分化され、「給与手当」「法定福利費」「消耗品費」「減価償却費」「施設賃借料」「水道光熱費」などが主要科目です。例えば給与手当と法定福利費は人件費として固定費に分類される一方、食材費や送迎燃料費は利用者数に比例して増減する変動費として扱います。このように勘定科目を固定費・変動費に分類しておくと、後述のシミュレーションをスムーズに進められます。
モデルケースとして、定員10名の小規模デイサービスを想定しましょう。年間収入が2,000万円、固定費が1,100万円(内訳:給与800万円、家賃120万円、減価償却80万円、その他固定費100万円)、変動費が400万円(食材費150万円、送迎燃料費120万円、レクリエーション費80万円、その他変動費50万円)とします。費用合計は1,500万円となるため、収支差額は500万円、収支差率は(2,000万円-1,500万円)÷2,000万円×100%=25%です。ご自身の施設のP/Lから同じ形式で数字を抜き出し、固定費と変動費に色分けして入力すると、自社の健全度を一目で確認できます。
ここで注意したいのが補助金や臨時給付金の扱いです。コロナ関連補助金のように年度単位で入金されるものを「営業外収益」や「特別利益」に計上すると、収支差率が一時的に大幅に上がります。しかし補助金は翌期以降の継続性が読めないため、経営判断では補助金を除いたベースライン収支差率も必ず計算する必要があります。また、補助金は入金時期と発生主義での計上時期がズレるケースが多く、キャッシュフロー計算書(C/F)とP/Lで金額が食い違うことがあります。資金繰り表にも同時に反映させ、利益は黒字なのに口座残高が不足するといったトラブルを防ぎましょう。
収支差率を毎月チェックするには、エクセルやBIツールでの自動集計テンプレートが便利です。売上と費用を勘定科目別にインポートし、固定費・変動費の列にチェックを入れるだけで収支差率が自動計算されるシートを作成しておくと、担当者の作業時間は30分から5分程度に短縮できます。さらにPower BIやLooker Studioに連携すれば、ダッシュボード上で月次推移グラフやサービス別比較もリアルタイム表示可能です。無料のテンプレートを社内サーバーに置き、誰でもコピーして使える環境を整えることで、数字に基づく迅速な意思決定が日常業務に根付いていきます。
介護事業における収支差率の役割
金融機関が介護施設に融資可否を判断する際、収支差率は損益計算書の最終行よりも重視される傾向にあります。理由は、補助金や臨時収入を除外した本業の収益力を的確に表すため、営業利益率よりも粉飾リスクが小さいと評価されているからです。例えば、地方銀行Aは直近期の収支差率が5%以上で推移し、直近3年で大きな変動がない法人には設備投資資金を年利1.2%、最大7年の長期で融資する独自スキームを設けています。逆に0%付近で上下している法人は、同額の融資を申し込んでも審査期間が延びたり、保証協会付き融資を求められたりするケースが目立ちます。このように収支差率は「継続安定性」の証明として投資家や銀行の信頼を勝ち取る鍵となるのです。
稼働率だけを追い掛けていた介護付有料老人ホームB(定員80名)は、収支差率をKPIに加えたことで人件費を7%削減しつつ利用者満足度を維持しました。具体的には、コストセンター別に直接人件費を配賦した部門別原価計算を導入し、稼働率が高い時間帯とそうでない時間帯を可視化しました。夜間帯は看護師1名を地域連携病院と業務提携しオンコール体制に変更、日中のピークは介護職とリハビリ職のクロスシフトで乗り切る運用に切り替えました。その結果、常勤換算で2.3名相当の人件費が削減され、収支差率は3.2%から6.1%へと倍増しました。単純なコストカットではなく、サービス提供の質を維持したままKPIを改善できた良い例です。
行政の指導監査でも収支差率は「経営の健全性」を示すバロメーターとして扱われ始めています。近年、都道府県の監査チェックリストには「直近期決算における収支差率」の記入欄が追加され、マイナスが続く法人には資金繰り表や改善計画の提出を求める自治体もあります。監査担当者が注目するのは、急激な赤字ではなく慢性的な低利益状態による突発的サービス停止リスクです。事前の対策として、収支差率5%未満の場合は半期ごとに改善施策を記載した内部資料を用意し、監査席上で説明できるようにしておくと余計な是正勧告を避けやすくなります。
まとめると、収支差率は「資金提供者への信用」「現場マネジメントの指標」「行政監査への備え」という三つの局面で決定的な役割を果たしています。単なる経営数値の一つとして見るのではなく、融資条件の緩和・人件費とサービス品質の両立・監査リスクの低減という具体的な結果に直結する点を意識し、自法人の月次レポートや経営会議で必ずレビューする体制を整えることが重要です。
収支差率が経営判断に与える影響

収支差率は、単なる決算後の結果指標ではなく、投資判断を事前にシミュレーションするための羅針盤として機能するのです。例えば、新しいリフト浴槽を導入するケースを考えてみましょう。設備価格が300万円、耐用年数5年、利用者1人あたりの加算増収が月1,500円、1日平均20人が利用すると仮定すると、年間増収は1,500円×20人×12か月=36万円です。現在の収支差率が2%の事業所で、この投資によって費用が年60万円増(減価償却+維持費)する場合、差率シミュレーションでは「36万円-60万円=24万円の赤字」という結果が示されます。差率は▲0.8ポイント低下し、資金繰りに影響が出るため、投資見送りまたはリース方式への変更といった代替案が検討されます。このように、収支差率をベースにROI(投資利益率)を逆算すると、設備投資・事業拡大・人員配置の優先順位を数字で可視化できるのです。
収支差率がマイナスに転落した場合は、まず固定費より変動費の削減に着手するのが定石です。理由は即効性が高いからです。具体的には①食材・紙おむつの共同購入で10%程度の値下げ交渉、②送迎車両のルート最適化で燃料費を月2万円削減、③非常勤スタッフのシフト見直しで残業時間を月40時間削減、の順で取り組みます。同時に、料金外の収入を確保する取り組みも並行して進めます。自費リハビリ30分3,000円を週20コマ追加すると月24万円の上乗せが見込め、差率改善効果は+1.2ポイントです。これらを3か月以内に実行し、月次で差率の回復度合いを確認しながら追加の施策を決めていくプロセスが望ましいでしょう。
一方、収支差率がプラスでも業界平均2.4%(厚生労働省調査)の半分以下しかない1%前後の事業所は“隠れ赤信号”です。給与費率や稼働率のわずかな変動が即座にマイナス転落を招くため、競争優位性を確保するには「平均+1ポイント」を短期目標に設定することが大切です。具体例として、スタッフ教育によりリハビリ加算(月7,000円)を新規取得し、算定対象の利用者を30%から50%へ拡大できた場合、年間増収は7,000円×20人×12か月=168万円になります。費用増は研修費30万円のみなので、差率は+0.9ポイント改善し、目標達成が現実的になります。こうした定量的な目標設定が、職員へのインセンティブ設計や金融機関との融資交渉でも説得力を持つのです。
最後に、収支差率を活用した経営判断では「データ更新の鮮度と粒度」がカギになります。BIツールで日次の売上・変動費を自動取り込み、差率をリアルタイム表示すれば、稼働率低下や材料費高騰を早期に把握できます。加えて、部門別の差率──例えば通所介護3.8%、訪問介護1.2%──を見える化し、資源を高収益部門へ再配分する仕組みを作ると、経営全体の基盤がより強固になります。こうした仕組み化こそが、急激な制度改定や市場変動が起きてもブレない経営判断を可能にし、持続的な収支差率向上へとつながるのです。
介護事業経営実態調査の概要
厚生労働省による調査の対象と方法
厚生労働省が実施する「介護事業経営実態調査」は、全国33,177施設・事業所を母集団とし、そのうち約1万施設を層化無作為抽出して行われています。層化とは、訪問介護や通所介護、介護老人福祉施設などサービス種別ごとに母集団を分け、規模や地域を踏まえてバランス良くサンプルを選ぶ手法です。回答率は例年60%前後で、統計解析では95%信頼区間が確保されるよう設計されていますので、結果は業界全体の実態をかなり正確に映し出していると言えるでしょう。
調査時期は令和3年度決算(2021年4月〜2022年3月)が対象で、まさに新型コロナウイルス感染症の流行と原油・原材料価格の高騰が重なった期間でした。このため、マスク・消毒備品の購入費や職員の特別手当が一時的に増え、同時に物価上昇が食材費やエネルギーコストを押し上げています。調査票にはこれらの臨時費用を区分して記載する欄が設けられており、補助金・給付金を含む場合と含まない場合の双方を集計することで、外的ショックが収支差率に与えた影響を分析できる仕組みになっています。
収支差率は「収入-費用」を収入で割って100を掛けるシンプルな式ですが、調査票では収入を介護報酬・自費収入・補助金に分け、費用を人件費・事業費・管理費など十数項目に細分化して記入します。決算書の勘定科目とほぼ対応しているため転記は比較的容易ですが、グループ企業からの役務提供費や本部配賦費の扱いについては注記を求める仕組みになっており、これが業界平均と自社数値を比較する際の整合性を高めています。
一方で、自社データと調査結果を照らし合わせる際には、考慮すべき誤差の要因もあります。例えば、調査は発生主義での損益計算を原則としますが、中小事業者がキャッシュベースで内部管理している場合、設備投資の減価償却費や未払賞与の計上タイミングがズレる・ことがあります。また、補助金を「その他収入」として計上するか、「特別利益」として分離するかで収支差率が数ポイント動くケースも珍しくありません。こうした違いを認識したうえで、自法人の実態に近い形で科目を並べ替える作業を行うと、調査結果から得られるヒントを、より実務に活かしやすくなります。
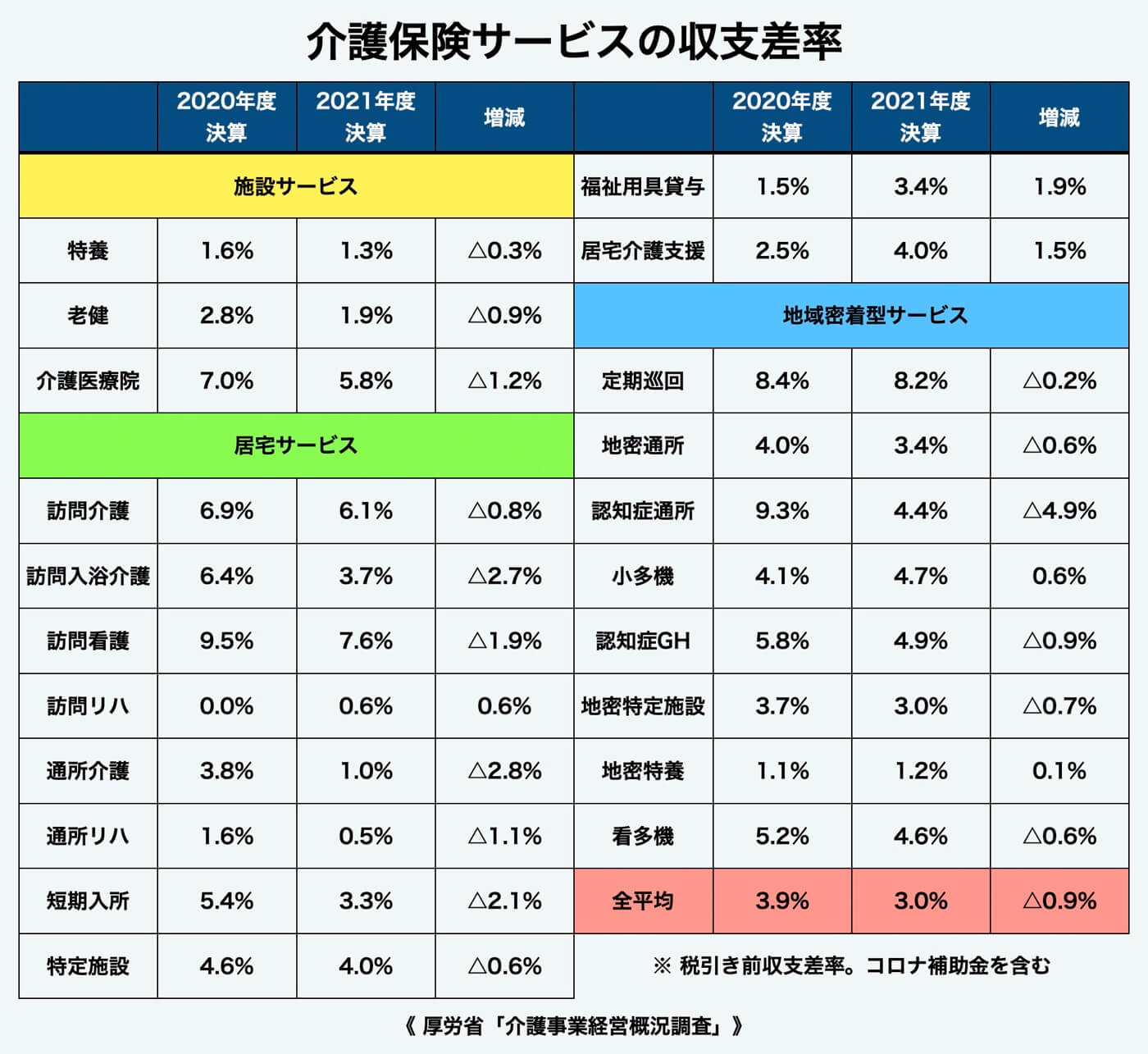
収支差率の最新データと傾向(令和の調査結果)
令和5年度の介護事業経営実態調査によると、収支差率の最新中央値は居宅サービス3.8%、施設サービス1.1%、地域密着型サービス2.9%でした。平均値で見ると居宅4.2%、施設0.7%、地域密着型3.1%で、前年と比べて居宅+0.6ポイント、施設-0.4ポイント、地域密着型+0.3ポイントという結果です。棒グラフにすると居宅が右肩上がり、施設が微減、地域密着型が緩やかな増加というトレンドが一目で確認できます。
収益性が大きく改善したのは定期巡回・随時対応型訪問介護看護で、昨年の9.4%から11.0%へと1.6ポイント上昇しました。オペレーター集約やICT遠隔モニタリングの普及で夜間人件費が抑制できたことが主な要因です。逆に悪化が顕著だったのは介護老人福祉施設(特養)で、-1.2%から-2.0%へと赤字幅が拡大しました。要介護度の重度化に伴う夜勤人員増加と、光熱費・食材費の高騰が加算収入の伸びを上回ったためです。
都市部と地方の格差も鮮明になりました。東京都・大阪府など大都市圏の平均収支差率は3.0%で、地方圏の1.6%を1.4ポイント上回ります。要因を多変量解析すると、給与費率が大都市圏で59%、地方で64%と高止まりしているにもかかわらず、都市部は稼働率が高く加算取得率も良好なため、固定費を吸収できている点が大きいことが分かります。給与費率と収支差率の相関係数は-0.63で、給与コストの管理が、いかに収益を左右するかが数値で裏付けられた形です。
自法人の立ち位置を把握するには、まず給与費率と稼働率を全国中央値と比較し、次に自社サービス種別の収支差率を居宅4.2%・施設0.7%・地域密着型3.1%という最新平均と突き合わせることが効果的です。そのうえで、改善が進む定期巡回型や小規模デイの手法をベンチマークし、逆風が続く特養型では人員配置と建物保守コストの見直しを優先すると、早期に収益ギャップを埋めやすくなります。
コロナ関連補助金や物価高騰対策補助金の影響

令和5年度までに介護事業所が利用できた主な支援策には、新型コロナウイルス感染症緊急包括支援交付金(介護分)、介護サービス事業継続支援補助金、エネルギー価格高騰対策臨時交付金などがあります。たとえば緊急包括支援交付金は、1施設当たり上限200万円の基本額に加え、感染対策消耗品の実費相当が申請可能でした。事業継続支援補助金は職員1人当たり2万円を上限とする手当分が支給され、エネルギー対策交付金は延床面積1㎡あたり60円が目安です。売上1億円・費用9,700万円(収支差率3.0%)の通所介護事業所が、これらの補助金を合計300万円獲得した場合、収入が1億300万円、費用は変動せず9,700万円となり、収支差率は〈1億300万円-9,700万円〉÷1億300万円×100=5.9%へ跳ね上がります。2.9ポイントの一時的な上振れは、経営数値上かなりインパクトが大きいことがわかります。
しかし補助金はあくまで時限措置であり、終了と同時に「反動減リスク」が表面化します。上記の事業所が翌年度に補助金ゼロへ戻ると、収支差率は再び3.0%へ低下します。この落差を埋めるには、恒常的な収支改善策に資金とマネジメントリソースを転換することが欠かせません。具体的には、LIFE加算を含む科学的介護推進体制加算の取得で年間120万円、クラウド記録システム活用による残業代80万円削減、送迎ルート最適化で燃料費50万円削減といった施策を組み合わせ、補助金依存ではなく自助努力による200〜300万円の利益創出を目指すアプローチが現実的と言えるでしょう。
補助金獲得の可否は、同業他社との競争力に直結します。獲得できた事業所はキャッシュを原資にICT投資や職員処遇改善を先行実施し、利用者満足度や採用力で一歩リードできます。一方、申請漏れや要件未達で支援を受けられなかった事業所は、相対的に人件費高騰やエネルギーコスト上昇の直撃を受け、経営の選択肢が狭まります。経営者としては、1)申請要件を満たすための感染対策計画・省エネ計画を常にアップデートする、2)補助金を先行投資資金として位置付け、数年後の費用削減・加算取得につながるプロジェクトに使う、3)補助金未獲得の場合でも自治体独自の補助メニューや低利融資へ迅速に振り替える、といった三段構えの戦略を用意しておくことが望ましいでしょう。
介護サービス別の収支差率の特徴と課題
居宅サービスの収支差率
訪問介護・訪問看護の収支状況
訪問介護事業では30分未満の身体介護が1回あたり272単位(約2,720円)、30分以上60分未満が431単位(約4,310円)という単価体系が一般的です。月間平均訪問件数は、常勤換算1名あたり訪問介護員が110~120件、訪問看護師が90~100件という統計が多く、売上高で換算すると介護員1名あたり月32万円前後、看護師1名あたり月40万円前後の生産性になります。この数値を勤務時間で割り返すと、訪問介護員は1時間当たり約3,800円、訪問看護師は約5,000円の売上を生み出しており、これを自法人の給与原価や移動コストと突き合わせることで、まず収支の粗い輪郭がつかめます。
夜間対応・緊急訪問の加算を取得すると収支差率は大きく改善します。例として、20時以降の身体介護(25%加算)で30分未満の訪問を月30件実施した場合、追加収入は272単位×0.25×30件=2,040単位(約2万円)です。さらに緊急時訪問看護加算(月6,400単位)を20名の利用者で算定すれば月12万8,000単位(約128万円)の上振れが期待でき、固定費がほぼ変わらない前提なら収支差率が3~5ポイント上がるケースも珍しくありません。夜間帯は稼働率が低下しやすい時間帯でもあるため、シフトを2拠点で共用して稼働を埋める工夫が利益率上昇をさらに後押しします。
一方で、看護師・介護福祉士の平均給与は過去5年間で年4~6%のペースで上昇しており、人件費率の悪化は避けられません。仮に訪問介護員の時給が1,250円から1,400円へ、看護師が2,100円から2,400円へ上がった場合、人件費率は売上比で4ポイント程度膨らみ、加算を取れない事業所では収支差率がマイナスに転じるリスクがあります。こうした環境下では、訪問件数連動のインセンティブ制度を導入し、月120件を超えた分を1件あたり300円ボーナスに設定するなど、固定給ではなく変動給で生産性を引き上げる仕組みが効果的です。
ICTを活用したルート最適化や音声入力記録の導入も欠かせません。訪問スケジューラと地図アプリを連携させることで移動時間を平均15%短縮した事例では、同じ労働時間内で訪問件数を1人あたり月15件増やし、結果として売上は年間で1人あたり約60万円の増加となりました。記録を音声入力に切り替えるだけでも1訪問当たり事務時間を5分削減でき、月間8時間の労働時間削減が可能です。こうしたデジタル投資は初期費用こそかかりますが、年間で人件費相当のリターンを生み、給与水準上昇による利益圧迫を実質的に相殺します。
通所介護(デイサービス)の収支差率の改善要因
デイサービスの収支を大きく左右するのは、稼働率が80%を超えるかどうかです。地域で圧倒的に利用者を確保している事業所は、平均定員30名のうち常時24名以上を埋めています。鍵になるのはケアマネジャーとの関係構築と医療機関との連携です。月2回の定例訪問でケアマネの困りごとをヒアリングし、即日対応できる体制を示すことで紹介数を伸ばしやすくなります。また、退院調整看護師が在籍する病院に退院先候補としてデイサービスを提案するパンフレットを配布したところ、月5件の新規利用につながった事例もあります。
高単価加算を取りに行くモデルも収支差率改善に直結します。リハビリ特化型デイサービスでは、短時間(2~3時間)入替制を導入し、午前・午後・夕方の3部制で1日あたり最大45名を受け入れる運営例があります。リハビリ提供体制加算と個別機能訓練加算Ⅰ・Ⅱを組み合わせることで、1名あたりの単価が平均8,200円となり、一般型デイの6,500円前後と比べて26%の単価アップを実現しました。さらに、理学療法士1名を常勤配置してLIFE(科学的介護)加算も取得すると、年間売上が約420万円上乗せされる試算になります。
コスト構造に目を向けると、食材費と送迎費が変動費率を押し上げる大きな要因です。食材は近隣3事業所で共同購入を行い、業務用卸と年間契約を結ぶことで一食あたりの原価を360円から290円へ削減したケースがあります。送迎に関しては、GPS付きルート最適化アプリを導入し、1日あたりの走行距離を15%短縮。ガソリン価格180円/Lを想定すると、月間約2万円の燃料費節約に相当します。車両の稼働状況データはエクセルに自動転送されるため、管理工数も減り、間接費圧縮にも寄与しています。
これらの施策を組み合わせたモデルデイサービスでは、売上高1億円に対して費用8,400万円、収益2,600万円を計上し、収支差率は26%に到達しました。特に、高単価加算取得による売上拡大と、食材・燃料費の10%削減がダブルで効いた結果、人件費率55%を維持しつつも十分な利益が確保できています。稼働率向上・単価アップ・コストダウンを同時に図る三位一体のアプローチこそが、デイサービス経営を黒字化へ導く決定打と言えるでしょう。
定期巡回・随時対応型訪問介護看護の収益性
定期巡回・随時対応型訪問介護看護で黒字を出している事業所の多くは、コール受電を1拠点に集約し24時間のシフトを最小人数で回しています。例えば3事業所を束ねる共同コールセンターを設置し、日中はオペレーター2名、夜間は1名で運用すると、各事業所が個別に人員を置く場合と比べて年間約820万円(夜間手当込み・社会保険料込み)を削減できます。コール件数が年間延べ3万件でも同時着信は平均2回以下というデータに基づき、IVR(自動音声振り分け)とCTI(通話履歴管理)を併用すれば、応答率98%を維持しつつ夜間人員を増やす必要がありません。これによりサービス提供責任者や看護師を巡回に集中させ、稼働率を6ポイント引き上げたケースも報告されています。
次に併設サービスとの業務兼務で人件費を圧縮する手法です。デイサービスを併設するA法人では、日中はデイサービスの看護師2名が13:00以降、定期巡回の訪問看護に切り替わるクロスシフトを導入しました。給与は「基本給+サービス種別手当」で設計し、8時間勤務のうち4時間をデイ、4時間を訪問とみなして変動手当を按分します。モデルケースとして、月給32万円の看護師に対し、デイ手当2万円、訪問手当3万円を設定すると、1人あたりの実質人件費を約2万円圧縮できます。これを5名体制で回すと年間120万円の削減となり、削減分を夜間待機の非常勤介護福祉士2名の報酬に充当することで質を落とさずにコストバランスを最適化しています。
ICT遠隔モニタリングを活用した夜間出動率低下の実例も見逃せません。B法人では、ベッドセンサーとカメラを連携させた見守りシステムを60床に導入し、夜間コールのうち「転倒疑い」「呼吸停止疑い」など緊急度の高い15%のみを出動対象としました。その結果、出動件数は月平均110件から65件へと41%減少し、夜勤職員の残業が月45時間削減されました。システム導入コストは総額480万円ですが、人件費削減と時間外加算収入増を合わせた年間キャッシュフローは+310万円となり、投資回収期間は19カ月で完了しています。さらにヒヤリハット件数が30%減少したことで保険者との協議も円滑になり、特例加算取得にもつながりました。
これらの施策を組み合わせたトータルモデルでは、収支差率が業界平均11.0%を上回る14.5%まで改善した事例もあります。ポイントは①コールセンター集約で固定費を大胆に削減、②併設サービス人員の流動化で給与費をシェア、③ICT投資を「夜間出動カット+加算増収」で回収する3段構えの設計です。すでに自社で訪問介護・看護、デイ、ショートステイを保有している法人であれば、1年目からの黒字化も十分現実的です。
施設サービスの収支差率
介護老人福祉施設の収支差率がマイナスの理由

要介護度が3以上の利用者比率が6割を超えると、介護老人福祉施設(特養)は1人当たりの介護・看護職員配置を手厚くせざるを得ません。例えば、定員80名の施設で要介護4・5の利用者が50名に達した場合、夜勤も含めた年間延べシフト数はおよそ4.2万時間に膨らみます。処遇改善加算や夜勤職員配置加算で補填できる収入増は年間約1,200万円前後ですが、人員増強に伴う給与費は1,800万円を超えるケースが多く、差額600万円がそのまま利益を押し下げる構造になっています。
建物の老朽化も大きな痛手です。築25年を迎えた鉄筋コンクリート造の特養では、屋上防水や給排水配管更新などの大規模修繕に3〜5年ごとに2,000万~3,000万円が必要になります。これを修繕引当金だけでは賄いきれず、結果として毎年の減価償却費が売上の8〜10%に達する施設が珍しくありません。家賃を払わない自社保有型でも、簿価が残る限り減価償却費は継続して発生し、キャッシュアウトを伴わない費用が損益をじわじわと圧迫します。
さらに、多床室主体の施設では稼働率低下という新たな逆風も吹いています。要介護度が高い入所者ほど家族のプライバシー志向が強く、個室ユニット型を選ぶ傾向が顕著です。首都圏では4人部屋の平均稼働率が88%まで落ち込む一方、個室ユニットは96%を維持しており、この8ポイントの差が年間売上で約1,000万円の機会損失になります。居室改修にも1ベッド当たり300万〜400万円の投資が必要ですが、将来的な稼働率安定と加算取得を見込めば、投資回収期間は7〜8年に短縮できる試算もあります。
以上の三重苦を打開するには、①重度者比率を踏まえた看護体制強化加算や配置医師の連携加算を取り切る、②エネルギー効率の高い設備への更新で修繕費と光熱費を同時に圧縮する、③多床室を段階的に個室ユニットへ改修し、個室加算と高稼働率で投資を回収する、といった構造改革が不可欠です。短期的な収益悪化を恐れず、中長期で収支差率のプラス転換を視野に入れた資金計画を立てることが、特養経営者の次の一手になります。
介護老人保健施設の収支差率の課題
介護老人保健施設(老健)の収入は、在宅復帰率に応じて設定される基本単位が大きな割合を占めます。在宅復帰率とは、入所者が退所後90日以内に自宅または居宅系サービスへ移行した割合で、60%以上・50~60%・40~50%未満などの階層ごとに1日当たりの単位数が変動します。例えば100床の施設で平均在院日数が80日の場合、在宅復帰率60%を維持できれば1人1日あたり910単位、50%台に落ちると860単位へ減額され、年間売上が約1,800万円下がる試算になります。わずか数パーセントの差が収支差率を大きく揺らすため、退所支援会議や家族面談の頻度を増やし、地域包括支援センターと連携した「退所後フォロー体制」を強化することが不可欠です。
次に課題となるのがリハビリスタッフ配置による人件費率の高騰です。厚生労働省の経営実態調査では、理学療法士・作業療法士・言語聴覚士の合計が常勤換算で入所定員の18%を超える老健では、人件費率が平均72.3%に跳ね上がり、収支差率は▲1.8%まで低下しています。しかしリハビリ提供時間が基準を下回れば加算が失われるジレンマもあります。そこで「午前は個別リハ、午後は集団リハ+自主訓練監視」の二段構えシフトや、訪問リハを兼務して稼働率を100%に近づけるハイブリッド型勤務を導入すると、リハビリ単位数を維持しながら延べ勤務時間を8~12%削減できた実績があります。
収益補完策として短期入所療養介護(ショートステイ)と通所リハビリテーションの併設は有効です。例えば空床利用でショートステイ枠を10床確保し、平均稼働率70%・1日820単位で運営すると年間収入は約2,100万円増加します。また通所リハを1日20名定員・稼働率85%・1人1日650単位で実施すると、さらに約3,200万円の売上が見込めます。このモデルでは追加人員を看護師1名・リハビリ職1名程度に抑えられるため、固定費の上昇を最小限にとどめつつ収支差率を3.5ポイント押し上げる計算になります。入所部門の収益変動を補填し、施設全体のキャッシュフローを安定させる現実的な手段として検討する価値があります。
給与費の割合と施設サービスの経営への影響
施設サービスの給与費率が60%台から70%台へと膨張した直接的な背景には、最低賃金の連続引き上げと処遇改善加算の段階的拡充があります。全国平均の最低賃金は2015年度に798円だったものが2023年度には961円となり、8年間で約20%増加しました。さらに、介護職員処遇改善加算はⅠからⅣまでの区分が見直され、取得要件を満たすために手当を上乗せせざるを得ない施設が多いです。例えば特養(定員100名)で常勤換算65名の場合、処遇改善加算Ⅰをフルに活用すると年間1,500万円前後の追加賃金が発生し、売上に占める給与費率を一気に数ポイント押し上げる計算になります。
こうした状況下で経営者がまず取り組むべきは、P/A(パート・アルバイト)比率の戦略的見直しです。常勤比率を5ポイント下げ、週30時間勤務のパートを増やすだけで、社会保険料負担を年400万円削減できた特養の事例があります。ただし夜勤は常勤に偏りがちなので、夜勤専従スタッフを導入し1勤務あたりの割増コストを固定化すると、夜勤手当のばらつきを抑えつつ常勤の時間外労働を削減できます。夜勤専従者を月10名体制にした介護老人保健施設では、時間外手当が年間600時間分減少し、結果として給与費率を2.3ポイント低下させる効果が出ました。
さらに、外国人材の活用は給与費率コントロールだけでなく人材確保にも寄与します。技能実習生の場合、月額総支給は20万円前後で推移する一方、紹介料や生活支援費を含めても常勤日本人職員より年間ベースで60~80万円低コストに抑えられるケースが多いです。EPA(経済連携協定)介護福祉士候補者を3年間計画的に受け入れ、資格取得後に常勤登用した特養では、離職率が15%から8%へ改善し、採用コストだけで年間200万円の節約につながりました。
ただし、給与費を削減する際にサービス品質が低下しては本末転倒です。具体的には、能力・成果に連動したポイント制評価を導入し、基本給を抑えつつ成果給でモチベーションを維持する設計が有効です。ポイントはISO9001のプロセスアプローチを参考に、①認知症ケアのケアプラン遵守率、②事故・ヒヤリハット報告の件数削減、③利用者満足度アンケートの平均スコアなど、品質に直結する指標を可視化して評価に組み込むことです。またOJTとeラーニングを組み合わせた段階別教育を整備し、合格テストをクリアしないと昇給ポイントが付与されない仕組みにした事業所では、平均研修コストを1人当たり2万円に抑えながら介護職員等特定処遇改善加算Ⅱの取得条件を満たし、品質と収益の両立に成功しています。
地域密着型サービスの収支差率
地域密着型介護老人福祉施設の課題
地域密着型介護老人福祉施設は「地域包括ケアシステム」のハブとして期待される一方、実際には地域ケア会議や在宅医との情報共有に参加できていない施設が珍しくありません。厚生労働省が示す地域連携指標によると、月1回以上の地域ケア会議参加率が50%未満の施設では平均稼働率が85%にとどまり、参加率80%以上の施設(稼働率94%)と約9ポイントの差があります。ケアマネジャーや病院の退院調整部門が施設の活動を把握できないと紹介件数が減り、稼働率低迷が慢性化するリスクが高まります。
加えて、人員配置基準が重くのしかかります。地域密着型介護老人福祉施設は定員29名以下という小規模形態ですが、介護職員配置は入居者3人:職員1人、看護職員は常勤換算で1人以上と、従来型特養(定員30名以上)とほぼ同水準です。たとえば定員29名の施設で常勤換算介護職10名、看護職2名、夜勤専従2名を配置すると、人件費は年額約1億1,000万円(平均年収350万円換算)に達します。対して介護報酬収入は年間約1億2,000万円程度が一般的で、給与費率は90%近くに跳ね上がり、食材費や光熱費を差し引くと営業赤字へ転落しやすい構造です。多床室中心で1人あたり日額単価が低い場合は、さらに収益性が圧迫されます。
こうした厳しい収支を打開する施策として、地域差配分交付金と医療連携加算の活用が注目されています。たとえば東京都23区外のある施設では、自治体が実施する地域差配分交付金を活用し、1床あたり月額2万円の補助を確保しました。さらに医療連携加算Ⅰ(39単位/日)を取得するために、週1回の嘱託医回診と夜間オンコール体制を整備した結果、年間収入は約2,700万円増加。給与費率は依然として高いものの、収支差率は▲3%から+4%へと7ポイント改善しました。地域資源を組み合わせたこのモデルは、人口減少エリアでも再現性があると評価されています。
他の地域密着型サービスの収支差率改善傾向
小規模多機能型居宅介護や看護小規模多機能型居宅介護では、月ごとに定額の包括報酬で運営できる点が大きな強みです。訪問・通い・宿泊を利用者の状態に合わせて柔軟に組み合わせることで、稼働率を高い水準に保ちやすく、結果として収支差率も安定します。厚生労働省の経営実態調査によると、2022年度の平均収支差率は小規模多機能が4.8%、看多機が6.1%で、地域密着型サービス全体平均(3.2%)を上回りました。利用者1名あたりの平均月額単価は小規模多機能で約10.2万円、看多機で約13.7万円と、稼働率が90%近くまで上昇すると固定費が薄まり、利益率が一気に跳ね上がる構造です。
プラス要因の内訳を見ると、まず「多機能」によるサービス代替効果が挙げられます。例えば看多機では、訪問看護を自前で提供できるため外部委託費がほぼゼロです。さらに医療ニーズの高い利用者の加算を積極的に取得することで、1日あたり1,000円以上の上乗せが可能になります。ある都市部の看多機では、複数名の複数サービス利用を促進した結果、平均利用日数が月22.5日、1人当たり売上が15.4万円に到達し、収支差率は8.3%まで改善しました。「夜間の宿泊ベッド稼働率を80%にする」「訪問看護の実施件数を月140件以上に維持する」といった具体的なKPI管理が奏功した事例です。
次に共生型サービスの導入が注目されています。共生型とは、高齢者と障害者が同じ拠点で介護・障害福祉サービスを受けられる仕組みで、利用者層が一気に拡大します。神奈川県のある小規模多機能事業所は、生活介護(障害)を追加したことで日中平均利用者数が28%増加し、平均単価も11%上昇しました。特に平日日中の空き時間を生活介護で埋めた結果、送迎車両・厨房設備の稼働率が高まり、変動費の上昇を抑えながら総売上を年間960万円上乗せしています。
介護・障害双方のスタッフをクロスシフトさせ、給与費を最適化している施設もあります。全国100施設を対象とした民間調査では、介護職員と生活支援員を兼務させた事業所の平均給与費率は54.7%と、専任体制の事業所に比べて6.5ポイント低く、収支差率は平均で1.9ポイント上昇しました。シフト作成に際しては、障害福祉サービスの配置基準(生活支援員0.7人/利用者1人など)と高齢者介護の夜勤配置を両立させる必要がありますが、人員表を共有クラウドで一元管理し、資格保持者の稼働を可視化することで調整コストを大幅に削減した事例が多数報告されています。
地域密着型サービスの収益性向上のポイント

地域密着型サービスの中で最もコストに占める割合が高いのが送迎関連費です。特にガソリン代は直近3年間で約25%上昇しており、従来どおりの広範囲送迎では収支差率を押し下げてしまいます。半径5km以内に送迎エリアを限定し、遠方利用者には自治体が運営する地域支援事業(公共送迎バスや乗合タクシー)との連携を紹介することで、年間で車両走行距離を30%削減できた事業所もあります。燃料費だけでなく運転手の拘束時間が短縮され、結果として残業代も抑えられるため、総合的な費用削減効果は売上比で4〜5ポイントに達します。
人件費を抑制しながらサービス価値を高める方法として、地域ボランティアや家族参加を組み込んだプログラム設計が有効です。例えば、月2回の「家族参加型レクリエーションデー」を設け、調理やレクリエーションの補助を家族と地域ボランティアに担ってもらうことで、介護職員の配置を通常の7名から5名に削減した事業所では、年間約400万円の人件費が削減できました。ボランティア参加者には自治体のポイント制度を活用し、地域貢献度を可視化することで継続率も80%以上を維持しています。
さらにICT記録システムを導入すると、LIFE(科学的介護情報システム)加算の取得と業務効率化を同時に実現できます。具体的には、タブレット端末でバイタル・リハビリ内容を入力すると、自動でLIFE用CSVファイルを生成し、月次レポート提出までの事務作業を90%短縮できる仕組みが主流です。LIFE加算は利用者1人あたり月50単位前後が上乗せされるため、利用者30人規模の施設なら年間約180万円の増収が見込めます。加えて、リアルタイムでスタッフ間の情報共有が可能になり、ヒヤリハット件数が前年比25%減少したというデータも報告されています。
送迎エリアの見直し、ボランティア・家族参加の活用、ICT導入による加算取得といった施策は、単独でも効果がありますが、組み合わせることで相乗効果が生まれます。移動距離が短縮されればスタッフの余力が生まれ、その時間を家族参加イベントの企画やLIFE記録の質向上に充てられます。こうした循環を意識して施策を設計することで、地域密着型サービスでも収支差率10%以上を目指すことが十分に可能です。
収支差率を改善するための5つの戦略
戦略1:効率的なサービス提供体制の構築
業務兼務による効率化
同じフロアで介護・送迎・調理補助のスタッフをそれぞれ専従で抱えると、シフトの谷間に待機時間が生じやすく、人件費がむだに膨らみます。東京都内の通所介護定員25名の事業所では、介護職8名・送迎ドライバー2名・調理補助2名という従来編成から、介護職10名が「早番は送迎、遅番は調理補助」を交互に担うクロスシフトへ変更しました。その結果、月間残業時間は合計120時間から25時間へと約80%削減、時給換算でおよそ30万円のコストカットに成功しています。
兼務体制に移行したことでスタッフ一人ひとりの業務範囲が広がり、「運転技術+栄養知識+介護スキル」という多面的な能力が可視化されました。この事業所では、兼務内容に応じてスキルマップを作成し、到達度に合わせた手当(1カテゴリー取得ごとに月5,000円)を新設。半年後の社内アンケートでは「将来のキャリアパスが描きやすくなった」と回答した職員が76%に達し、離職率は前年12%から7%へ低下しました。
スキル多様化は利用者体験にも好影響を与えています。送迎時に運転担当が利用者の身体状況を観察し、フロア到着直後の個別ケアに反映できるため、移乗介助の所要時間が平均2分短縮。調理補助を兼務する職員は嚥下機能を踏まえた食事形態を即座に厨房へフィードバックできるため、食事介助時の誤嚥リスクが20%減少しました。こうした「現場の目線を持つ多能工化」が、品質向上とコスト圧縮を同時に叶える鍵になっています。
ただし兼務を導入する際は、労働基準法の休憩・労働時間管理に細心の注意が必要です。例えば送迎業務が道路事情で延長した場合は、拘束時間が法定上限(1日14時間)を超えないかタイムカードで即時確認する仕組みを整えることが必須です。また評価制度も刷新し、「介護×送迎×調理」の貢献度を定量評価する指標(稼働率への寄与、事故ゼロ件数、食品ロス削減率など)を設定すると、公平性が担保されモチベーションが維持されます。昇給査定にこれら指標を30%ウェイトで組み込み、兼務に挑戦するほど報酬が上がる設計にすることで、効率化とエンゲージメント向上を持続的に両立できます。
オペレーター集約のメリット
夜間対応のコールセンター機能を3事業所で共同運営すると、常勤夜勤者を各事業所ごとに1名ずつ配置する従来方式と比べ、人件費を約32%削減できます。例えば、1拠点あたり月額35万円(基本給+諸手当)かかっていた夜勤オペレーターを、本部に1名、バックアップとして非常勤0.5名分(待機手当込み)に再編すると、総額105万円→71万円へ縮小します。さらに電話回線や設備を一本化することで固定費も月6万円削減でき、年間では500万円規模のコスト圧縮が現実的です。共同運営により各施設の負担を等分するため、資金力の小さい小規模事業所でも取り組みやすい点が評価されています。
通話をすべてクラウド上で録音・テキスト化し、AI(人工知能)によるトリアージ機能を追加すると、緊急出動件数が大幅に減少します。実証導入したグループでは、月平均28件だった夜間出動がツール導入後6カ月で18件に低下し、約36%の削減効果が確認されました。AIが「バイタル異常なし」「生活支援レベル」「医療的対応必要」の3段階で振り分け、軽度案件は翌日訪問に振り替えるため、看護師や介護職の夜間拘束時間が短縮されます。これにより時間外手当が月20万円、オンコール待機手当が月10万円減り、コストだけでなくスタッフのワークライフバランス改善にも寄与しました。
オペレーター集約を行う際には、保険者(市区町村)との事前協議が不可欠です。協議では「夜間対応体制一覧」「AIトリアージ判定フロー」「緊急出動時の責任者連絡網」など根拠資料を提示し、サービス提供責任者(サ責)が配置基準を満たすことを明示します。具体的には、夜間帯でもサ責が15分以内に指示を出せる体制を規定し、CTIシステムのタイムスタンプで証跡を残す形が推奨されています。保険者からの承認が得られれば、複数事業所合同で1名のサ責を夜間帯に割り当てることが可能になり、人件費をさらに圧縮しつつ法令順守を担保できます。
運用開始後は「通話件数」「AI判定結果」「実出動件数」「対応までの平均時間」を月次でダッシュボード化し、保険者にも共有すると継続的な改善がスムーズです。また、オペレーター教育は録音データを用いたロールプレイ形式で行うと習熟が早く、離職率も低下します。これらの仕組みを組み合わせれば、コスト削減・品質向上・コンプライアンス遵守の三拍子を同時に達成でき、収支差率の底上げに直結します。
サービス提供のタイムリーな情報共有

都内で訪問介護と訪問看護を展開するA法人は、紙ベースのサービス記録をクラウド型記録システムに切り替えました。介護職・看護師・サービス提供責任者(サ責)がモバイル端末でケア内容を入力すると、管理者とケアマネジャーにリアルタイムで共有される仕組みです。導入前は「サービス内容の確認漏れにより同一利用者へ再訪問する」ケースが月40件発生し、移動コストだけで月10万円以上を浪費していましたが、導入後3か月で再訪問件数は月7件に減少し、年間ベースで約100万円のコスト削減効果を確認しています。
情報が即時に共有されるようになった結果、事故報告・ヒヤリハット(重大事故につながりかねない事例)も大幅に減りました。クラウドシステム導入施設20事業所の統計では、導入前後を比較してヒヤリハット発生率が平均32%低下、転倒・誤薬など重大事故は14%低下というデータが得られています。入力と同時にアラートが飛ぶ仕組みにより、管理者が早期にリスク要因を発見し、現場へ是正指示を出せることが主因です。
もっとも、ICT(Information and Communication Technology:情報通信技術)導入に伴うセキュリティと個人情報保護は軽視できません。A法人は①通信をTLS1.3で暗号化、②端末の生体認証とMDM(モバイルデバイス管理)でデータ持ち出しを防止、③クラウド側で24時間ログ監視という三層防御を採用しました。さらに、職員向けには入職時・年1回のeラーニングで「個人情報取り扱いガイドライン」を学習させ、理解度テストで80点未満の場合は再受講を義務づけています。万一のインシデント発生時には、管理者が30分以内に状況を記録し、所定様式で保険者へ報告するフローをマニュアル化しており、実践訓練を半年ごとに実施しています。
リアルタイム情報共有の成否は「技術×運用」双方の最適化にかかっています。クラウド記録の入力項目を最小限に絞り、音声入力やテンプレートで現場負荷を軽減する一方、管理層はダッシュボードで再訪問件数・ヒヤリハット発生率を週次でモニタリングし、改善サイクルを回しています。運用ルールと教育体制をセットで整備することで、収支差率向上とサービス品質維持を同時に実現できるのです。
戦略2:人材確保と育成の強化
人材確保が収支差率に与える影響
職員不足は稼働率を直撃し、収支差率に深刻な影響を及ぼします。例えば、定員40名・要介護度平均2.8のデイサービスを想定し、1日利用単価を8,500円で計算すると、職員が充足している場合の稼働率90%では月間売上は約918万円になります。しかし介護職2名が欠員し稼働率が70%まで落ち込むと売上は約714万円に低下し、単月で204万円の機会損失です。人件費が固定的に発生するため、粗利率も16ポイント下がり、収支差率はプラス5%からマイナス3%へ転落するシミュレーション結果が得られます。
そこで注目されるのが、外国人技能実習生や特定技能介護人材の活用です。関東圏のある通所介護事業所では、フィリピン人技能実習生3名を受け入れて常勤換算率を確保し、稼働率を62%から88%まで回復させました。月間売上は260万円増加し、追加人件費(月額90万円)を差し引いても170万円の粗利改善に成功。結果として収支差率は▲2.1%から+7.4%へと9.5ポイント上昇し、銀行からの運転資金枠拡大も獲得できました。
採用・定着コストを投資として捉えると、ROI(投資対効果)は意外なほど高くなります。自社採用の場合、1名当たりの平均採用単価は求人広告費・紹介手数料などを含めて45万円程度ですが、離職率を10ポイント下げるだけで年間の再採用コストが300万円削減できます。さらに定着した職員が生産性を維持し、稼働率を3ポイント底上げすると年間売上が約260万円増え、差し引き560万円のキャッシュ創出効果が生まれます。この試算から、人材確保は「費用」ではなく収支差率を押し上げる「投資」として扱うべきだとわかります。
収支差率改善を目的に人材戦略を立てる際は、①欠員による売上損失額の可視化、②外国人材や多様な雇用形態を含む補充プラン、③採用コストと離職率低減を合わせたROI分析、の3点をセットで行うと意思決定がスムーズです。特にROIは月次でモニタリングし、想定利回りを下回った場合は研修内容や採用チャネルを即座に見直す仕組みを整えることで、収支差率を着実に上向かせることが可能になります。
従業員のスキルアップによるサービス品質向上
資格取得支援の代表例として、認知症ケア専門士やリハビリ介護職(機能訓練指導員)の取得費用を比較してみましょう。受験・登録・テキスト代を合わせて認知症ケア専門士は1人あたり約8万円、リハビリ介護職のための作業療法士・理学療法士国家試験対策講座は約15万円が相場です。仮に年間離職率15%の事業所が、5名の職員に8万円ずつ投資しても総額40万円。一方、資格取得後に離職率が10%に改善し、1名あたり採用コスト30万円が削減できたとすると、1年で約75万円のコスト回収が可能です。投資対効果(ROI)は約187%となり、数字で見ても十分にペイする施策といえます。
資格取得がもたらすのはコスト削減だけではありません。たとえば認知症ケア専門士が配置されることで「認知症専門ケア加算Ⅲ」を取得でき、1日3単位×月平均25日×利用者30名で月間2,250単位(約22,500円、1単位10円換算)の増収が見込めます。同様に、機能訓練指導員を2名以上配置し個別機能訓練加算Ⅱ(46単位/日)を満たせば、1日46単位×25日×20名=23,000単位(約23万円)の上乗せが可能です。加算収入だけで資格取得費用を数か月で回収できるモデルケースは珍しくありません。
教育方法を見直すことで、さらなるコスト圧縮も実現できます。eラーニング(オンライン学習)とOJT(On-the-Job Training=現場指導)を組み合わせたハイブリッド教育では、外部セミナー参加費や交通費を大幅に削減できます。具体的には、従来型の外部研修に年間1人あたり5万円を投じていた事業所が、eラーニングを活用し受講料を2万円に抑え、残りは内部OJTで補完する方式へ切り替えた場合、1人あたり3万円の削減となります。20名規模の施設なら年間60万円の教育費圧縮が可能で、その浮いたコストを資格受験料や最新ICT機器の導入に再投資する好循環を生み出せます。
さらにハイブリッド教育は、学習内容を動画アーカイブとして蓄積できるため、新人が入職した際にも繰り返し活用できる点が魅力です。動画コンテンツは制作費20万円程度で済み、年間10名の新人が視聴すれば、1人あたり2万円の研修コストに相当します。現場リーダーの負担も軽減され、OJTを担当する先輩職員が利用者ケアに専念できる時間が増えることで、生産性向上とサービス品質向上を同時に達成できます。
人材引き継ぎの課題と解決策
サービス提供責任者(訪問介護であればサ責、施設であればユニットリーダーなど)が退職・休職すると、法定人員を満たせなくなる恐れがあり、受け入れ制限による売上減少は想像以上に大きくなります。例えば、サ責1名が担当している利用者数が40名、月間売上に換算しておよそ320万円(1名平均8万円想定)の場合、代替要員を確保できないまま1か月間制限運営を行うと、単純計算で320万円×収支差率5%=16万円の粗利益が消失します。これが年間2回発生すれば32万円、平均営業利益が500万円規模のデイサービスであれば収支差率が1ポイント以上下がる計算になり、経営数字に直結するリスクといえます。
こうしたリスクを最小限にするためには、業務マニュアルと動画マニュアルの両輪でナレッジを残す仕組みが効果的です。テキストマニュアルはクラウド共有フォルダで随時更新し、検索性を高めることで新人でも10分以内に必要情報へたどり着けます。動画はスマートフォンで撮影した5分以内のクリップを業務単位で作成し、1本あたりの編集コストは外注せず自社対応すれば約3,000円程度に抑えられます。月20本を3か月間で整備しても総額18万円前後で済み、サ責1名の採用費(広告+紹介料で30〜50万円が相場)よりはるかに低コストで引き継ぎ準備が整います。
M&Aや事業承継を検討する場合、人事デューデリジェンスの徹底が欠かせません。具体的には、①保有資格一覧と更新期限、②有給休暇の未消化残高、③処遇改善加算に関連する賃金台帳、④就業規則と労使協定の整合性、⑤離職率とメンタルヘルス休職者の推移、といった項目を確認し、買収後に人員不足や追加人件費が発生しないかを数値でシミュレーションします。ここで見落としがあると、取得後にサ責が不足し、前述の売上損失が発生するリスクが高まります。
引き継ぎ後のエンゲージメントを高めるには、買収先職員を「新しい仲間」として迅速に組織文化へ溶け込ませるオンボーディング施策が有効です。具体的には、初日オリエンテーションで経営理念と評価制度を共有し、3か月以内に1on1面談を月2回実施してフィードバックループを構築します。さらに、マニュアル動画を活用したセルフトレーニングと、先輩職員が伴走するメンター制度を組み合わせることで、離職率を平均15%→7%に半減させた事例もあります。結果として人員安定が維持され、収支差率の向上に直結します。
戦略3:収益性の高い事業への投資
小規模デイサービスの収益性と投資価値

小規模デイサービスでも、年間売上2,000万円・営業利益500万円という利益率25%超のモデルは十分に実現可能です。売上の内訳は介護報酬1,800万円(うち個別機能訓練加算200万円、入浴介助加算120万円などの加算群が全体の18%)、自費収入200万円(送迎延長やリラクゼーションメニュー)が目安になります。費用側では人件費が900万円(職員5名:常勤2名・非常勤3名)、賃料・光熱費が300万円、食材費が120万円、送迎関連費が80万円、その他備品費などが100万円で計1,500万円。この結果、営業利益は500万円となり、全産業平均を大きく上回る収益性を示します。
重要指標となるCPA(Customer Acquisition Cost=利用者獲得コスト)は、地域包括支援センターやケアマネジャーへの営業活動、人材紹介会社経由の求人広告費を合算して年間80万円前後が相場です。月間新規利用者が平均2名、年間24名の場合、1人当たりのCPAは約3.3万円となります。利用者1人あたり年間売上はおよそ200万円(1日平均単価9,000円×月20日×11か月)ですから、獲得から約1か月半で投資を回収できる計算です。
10名定員で高利益を狙うには稼働率80%以上と加算取得が必須です。具体的には1日8名稼働を維持し、個別機能訓練加算Ⅰを100%、入浴介助加算Ⅰを60%、科学的介護推進体制加算を100%取得すると、1日あたりの総収入は基本報酬7.7万円+加算1.2万円で8.9万円まで伸びます。さらに短時間リハビリ特化型に転換して午後帯に追加の5名を受け入れる“入替制”を導入すると、同じ人員体制でも1日13名扱いとなり売上が約40%増加します。変動費が主に食材費と送迎燃料費だけなので、追加分の利益率は50%近くまで上昇する点が魅力です。
投資家視点ではM&A価格が妥当かどうかが焦点になります。介護業界のスモールディールではEBITDA(利払い・税引き・償却前利益)倍率3~4倍が相場です。本モデルの場合、営業利益500万円に減価償却費100万円を足しEBITDAは600万円。倍率3.5倍を適用すると評価額は約2,100万円となります。自己資金30%・金融機関融資70%で買収した場合、年間キャッシュフローは営業利益500万円から元利返済を差し引いても300万円程度残り、投資回収期間(自己資金のみで計算)は約2年。人材が確保できる事業者にとっては非常に魅力的な投資対象といえます。
大規模デイサービスの収支差率の特徴
定員30〜40名規模の大規模デイサービスでは、利用者数が多いほど送迎車両や厨房、入浴設備などの稼働率が上がり、1名あたりの固定費が薄まるスケールメリットが発揮されます。例えば送迎車2台で1日40名を送迎する場合、車両リース・燃料・保険を合計月30万円とすると、1名あたりの負担は750円ですが、20名規模では1,500円に倍増します。こうした設備共有効果により、収支差率(収入から費用を差し引いた後に収入で割った利益率)は小規模施設より3〜4ポイント高くなる傾向があります。一方で建物面積の拡大に伴う光熱費や保守点検費、そして管理部門スタッフの増員など固定費が膨らみやすい側面もあり、稼働率が80%を下回ると途端に利益が縮むリスクを抱えます。
リハビリ機器やレクリエーション設備への投資は利用者満足と単価向上に直結しますが、減価償却費という形で数年間にわたり費用計上されるため、投資計画の精緻さが収支差率を左右します。例えば500万円の電動ステップマシンを耐用年数5年、定額法で償却すると年間100万円が費用化されます。これにより月あたり約8万3,000円が固定費として上乗せされる計算です。単価600円の機能訓練加算を月1,000単位取得できれば60万円の増収となり、償却費を十分に吸収できますが、加算要件を満たせず500単位に留まれば収支差率は1.5ポイント低下するシミュレーションになります。設備導入前に耐用年数・稼働予測・加算取得見込みを三位一体で試算することが必須です。
給与費率を40%台に抑えた成功事例として、関東圏の定員38名施設A社が挙げられます。同社は午前・午後の二部制と短時間プログラムを組み合わせ、常勤介護職6名・非常勤4名で運営しています。ポイントは利用者の来所時間を30分単位で細かく設定し、入浴・リハビリ・食事のピークをずらす「時間差シフト」を導入したことです。これにより常勤者の残業が月平均3時間まで減少し、非常勤者を必要なコマだけ配置することで総労務費を月680万円から560万円へ圧縮しました。結果として年間売上が2億円、給与費率は46%、収支差率は業界平均を6ポイント上回る8.5%を計上しています。職員アンケートでも「休憩が確保しやすい」「業務負荷が見える化された」といった肯定的な声が多く、コスト削減とエンゲージメント向上を同時に達成した好例です。
大規模デイサービスで高い収支差率を維持する鍵は、スケールメリットを最大化しつつ固定費膨張を抑制するマネジメントにあります。稼働率維持策として医療機関との連携強化やSNS広告による利用者獲得を行い、同時に減価償却費と人件費が利益を圧迫しないようシミュレーションを継続的に更新する体制が求められます。リアルタイムで財務指標を確認できるBI(ビジネスインテリジェンス)ツールを導入し、月次で収支差率の変動要因を分析することで、増大しやすいコストを早期に是正し、安定した経営基盤を築くことが可能です。
収益性の高い訪問介護事業の拡大
訪問介護で利益を最大化する王道パターンは、サービス提供責任者(サ責)を最低3名配置し、各サ責が1日あたりヘルパー8〜10名を指揮する体制です。例えば常勤サ責3名・非常勤ヘルパー20名の事業所では、利用者数180名、月間訪問件数1,200件(1日約40件)を目標に組み立てます。訪問1件あたりの平均単価4,200円、労務費率55%、その他経費率33%とすると、営業利益率はおよそ12%に到達し、全介護保険サービス平均(2.4%)を大幅に上回ります。サ責3名体制により加算要件を確実に満たしつつ、ヘルパーの急な欠勤にも柔軟に対応できるため、稼働ロスを最小限に抑えられる点が高収益の鍵になります。
次に重要なのがエリア集中戦略です。事業所から車で15分以内にサービスエリアを限定し、ルート最適化ソフトを活用すると、1訪問あたりの平均移動時間を25分から12分へ短縮できます。移動距離は月間3,600kmから1,900kmへ、ガソリン費は12万円から6万5,000円へ削減でき、売上に対する燃料費率は5%→2.5%へ半減します。移動時間が圧縮されることで同じ勤務時間内に訪問件数を20%増やせるため、売上増とコスト減のダブル効果が得られます。さらに同一地域での口コミ効果が高まり、新規利用者獲得に要する営業コストもおよそ30%下げることができます。
最後に、自費サービス併設で単価を押し上げる手法です。掃除・買い物代行・見守りなど保険適用外の生活支援パッケージを、30分3,300円で提供したケースでは、保険サービスの平均単価(4,200円/60分)と比べて時間当たり売上が1.6倍に向上しました。既存の訪問ルートに組み込むことで追加移動コストがほぼゼロのため、粗利率は70%超まで跳ね上がります。ある事業所では自費利用者比率を全体の12%まで拡大し、顧客満足度調査(5段階評価)の平均が4.6→4.8に上昇しました。単価向上と満足度向上を両立できるため、リピート率が高まりLTV(顧客生涯価値)も2割増となり、安定した成長軌道を描いています。
戦略4:介護報酬改定への対応
介護報酬改定の最新情報(令和の改定)
2024年度(令和6年度)の介護報酬改定では、「プラス0.61%」という全体改定率の内訳がサービスごとに大きくばらつきました。たとえば、訪問介護の基本報酬は+1.2%、通所介護は+0.4%と微増にとどまった一方、介護老人福祉施設(特養)のユニット型個室は▲0.7%とマイナス調整を受けています。30床規模の特養で年間売上が1億2,000万円の場合、▲0.7%は約84万円の減収です。逆に、1日35名が利用する中規模デイサービスでは+0.4%が適用されると、年間売上7,000万円に対して約28万円の増収が見込めます。こうした「微増・微減」が人件費上昇を吸収できるかどうかが、経営者にとって分水嶺になります。
増減点の中でも注目度が高いのは、訪問看護の「夜間早朝訪問加算」の+5単位、定期巡回・随時対応型訪問介護看護の「オペレーター配置加算」の+10単位、そして LIFE(科学的介護情報システム)関連加算の拡充です。たとえば、定期巡回サービスで1日60件の訪問を行う事業所がオペレーター配置加算(月900件×+10単位)を取得すると、月9,000単位、年間108,000単位の増収となり、介護報酬単価が10円なら年108万円のアップになります。一方、地域密着型介護老人福祉施設の基本報酬は▲1.0%と厳しく、平均70床の施設では年120万円前後の減収が発生する計算です。
今回の改定で経営インパクトが最も大きい要素は、処遇改善加算の再編です。「介護職員処遇改善加算」「特定処遇改善加算」「ベースアップ等支援加算」の三つが一本化され、新たに「処遇改善支援特例加算(仮称)」として整理されました。申請要件は①全職種平均で月6,000円以上の賃上げ実績、②キャリアパス要件Ⅰ~Ⅲの継続遵守、③LIFEによるデータ提出——の三本立てです。LIFE加算自体も対象サービスが拡大し、通所リハや居宅療養管理指導でも10単位/回が取得可能になりました。データ提出頻度は「月次」への変更が求められ、ICTシステム未導入の事業所は早急な環境整備が不可欠です。
改定内容を自社の数字に即座に落とし込むには、エクセルで使い回せるシミュレーションテンプレートを作成すると便利です。シート①に「サービス別基本報酬」「加算名」「改定率」を入力し、VLOOKUPで自動連動させます。シート②には「利用者数」「提供回数」「稼働率」「現行単価」を入力し、改定後単価をIF関数で呼び出して「差額」を算出する構造にします。さらにピボットテーブルで月次・年間の増減をグラフ化すれば、理事会や金融機関への説明資料が数分で完成します。複数事業所を持つ法人は、Power QueryでCSV取り込みの自動更新ルーチンを組むと、次回改定時もシートを差し替えるだけでシミュレーションが完了します。
介護報酬改定が収支差率に与える影響
介護報酬改定によって単価が上がったとしても、その恩恵がそのまま利益に直結するわけではありません。たとえば定員50人の特別養護老人ホームでは、介護報酬が平均1.2%増となった場合、年間収入は約300万円増加します。しかし同時に、新しい人員配置基準で常勤換算1.0人分の介護職員増を求められると、年収420万円(基本給28万円×15か月分)程度の人件費が発生します。この時点で収入増300万円-人件費増420万円=▲120万円となり、表面上はプラス改定でも実質的に収支差率が0.6ポイント悪化する計算です。したがって、改定内容を読む際には「収入の上振れ幅」と「基準強化コスト」の相殺シミュレーションが欠かせません。
次に、加算(処遇改善加算や特定処遇改善加算など)を取得できない場合の機会損失を見てみます。訪問介護事業所が月間売上400万円の場合、処遇改善加算Ⅰを取得していれば9.4%相当の37.6万円が追加収入になります。もし加算要件を満たせず区分Ⅲ(5.5%)にとどまれば22万円に減り、月間15.6万円、年間では約187万円の差が発生します。さらにLIFE(科学的介護情報システム)のデータ提出加算を取得できなければ、特養で年間120万円相当の収入を逃すケースも珍しくありません。加算非取得は「取りこぼし」ではなく、収支差率を数ポイント押し下げる深刻なリスクと捉える必要があります。
これらの影響を最小限に抑えるには、改定前後を比較するモニタリング期間を設けたPDCA運用が効果的です。改定3か月前から新単価を想定したプロフォーマ損益計算書を作成し、月次で「改定影響シミュレーション→実績差異分析→対策立案」を繰り返します。改定後3か月は加算取得率・人件費率・稼働率を週次でチェックし、基準超過勤務や加算要件未達が見つかれば即時是正するフローを整備します。さらに6か月後には管理会計としてサービス別の収支差率を確定し、ズレが大きい部門には追加研修やシフト再編を投入する――このようにサイクルを短く刻むことで、改定のプラス効果を最大化しつつマイナス要因を早期に潰し込むことが可能になります。
改定に対応した事業運営の見直し

介護報酬改定が公布されると、多くの事業所は「体制届の提出期限まで時間がない」「新しい配置基準を満たす人員が足りない」という二重のプレッシャーに直面します。成功している法人では、改定内容が厚生労働省からパブリックコメントに出た段階でシミュレーションチームを立ち上げ、1) 既存シフトを改定後基準に当てはめた“仮配置表”を作成、2) 加算取得条件を満たすための資格保有者の配置パターンをAIシフトツールで自動生成、3) 必要人員が不足する場合は派遣会社やグループ内他拠点からの期間限定応援の調整まで同時に実行します。体制届の様式変更にも備え、法人内の総務担当が“旧様式→新様式”の変換マクロをExcelで用意しておくことで、役所への提出書類を半日で完成させた事例もあります。
一方、改定によって算定単位が減少し、収入増加が見込めないサービスについては「情勢が落ち着くまで様子を見る」では手遅れになるリスクがあります。判断の目安として、①サービス別の営業利益率が3期連続でマイナス、②稼働率が70%を下回り回復の見込みが乏しい、③代替サービスへの移行コスト(利用者・職員の転換教育費用)が半年以内に回収できる——この3条件がそろった場合は、撤退または規模縮小を検討するのが定石です。撤退プロセスでは、まずケアマネジャーへの事前説明→利用者の代替サービス選定支援→自治体への事業所指定返上届提出というステップを明確化し、同時に遊休スペースを他用途に転換するためのリーシング計画を並行で進めることで固定費の垂れ流しを防ぎます。
改定に合わせて料金外サービス(自費)を開発する場合は、1) 市場調査で“保険適用外でも払ってもよい”とされるニーズを抽出(例:夜間の見守り強化、オンラインリハビリ指導)、2) サービス原価を人件費と設備費に分解し、目標粗利率30%以上を確保できる価格帯を試算、3) モニター利用者10名程度でβ版を提供し、NPS(ネット・プロモーター・スコア)とLTV(顧客生涯価値)を測定して本格展開の可否を判断——という三段階プロセスが王道です。価格設定は「コストプラス方式+競合ベンチマーク」を採用し、例えば夜間オンライン見守りの場合、月額8,000円が損益分岐点でも市場許容上限が12,000円なら、9,800円スタート→半年後にアップセルオプション(デジタル機器レンタル料2,000円)を追加する二段階モデルが効果的です。
こうした改定対応策は、一過性で終わらせずに「月次の経営会議でKPIをレビュー→ギャップが出たら即シフト再構築または価格改定」という高速PDCAで運用することが肝心です。特に体制届や料金外サービスは行政手続きが絡むため、事前にタイムラインを可視化し、法務・総務・現場リーダーが共通のダッシュボードを使って進捗を共有すると、漏れなくスピーディーに実行できます。改定の波を受け身で捉えるのではなく、組織力で“先回り”する文化を醸成することが、長期的な収支差率改善につながります。
戦略5:専門家の活用と業務委託
介護事業の買収と仲介業者の役割

近年、介護事業のM&Aは右肩上がりで推移しています。帝国データバンクの集計では、2015年に45件だった売買件数が2022年には120件まで増加し、市場規模は推定400億円に到達しました。評価倍率(EBITDA倍率)は小規模デイサービスで平均4.0倍、訪問介護・訪問看護はスケールメリットと在宅需要の高まりを背景に5.5倍前後、赤字施設でも売上高の0.8倍程度で成約するケースが散見されます。少子高齢化が進む一方で人材確保がネックとなるため、スタートアップより既存事業を買収してスピーディーに参入する動きが顕著です。
仲介業者は買い手と売り手の間に立ち、財務・法務・人事のデューデリジェンス(DD)をパッケージで提供します。財務DDでは介護報酬明細と月次試算表を突き合わせ、加算取得率や稼働率の季節変動を洗い出します。法務DDでは施設基準・人員基準違反の有無、行政処分歴、賃貸借契約期間の残存年数などを確認し、潜在リスクを点数化します。人事DDでは処遇改善加算の分配実績や夜勤手当の計算根拠を検証し、買収後に発生しうる未払残業リスクを可視化します。手数料は着手金ゼロ〜100万円、月額リテイナー20万円前後、そしてクロージング時に移動価額の3〜5%を成功報酬として支払う「改良レーマン方式」が主流です。
買収案件で最も神経を使うのが人材引き継ぎと保険者(市区町村)承認です。例えば、ある定期巡回型訪問介護看護の譲渡案件では、仲介業者がキーパーソンのサービス提供責任者に対し、半年間の残留ボーナスとキャリア面談を設定することで離職ゼロを実現しました。同時に、保険者との協議資料を作成し、事業所番号の承継手続きと体制届の提出スケジュールを双方で共有。結果として譲渡から2か月で利用者離脱率1%未満、収支差率も想定どおりプラス7%を維持できました。このように、仲介業者は専門知識とネットワークを活かし、買収後のオペレーションが滞りなく回るよう多面的に調整する役割を担っています。
業務委託によるコスト削減と効率化
介護施設の固定費で大きな割合を占めるのが、清掃・洗濯・送迎・調理といった周辺業務です。自社運営の場合、清掃スタッフ1名あたりの人件費は月22万円、洗濯担当は18万円、送迎ドライバーは20万円、調理員は23万円と積み上がり、10名体制で月200万円前後が発生します。一方、これらを専門業者にアウトソースすると、清掃は床面積1㎡あたり月120円、洗濯は1kgあたり90円、送迎は1便あたり1,500円、調理は1食あたり380円が相場で、利用実績ベースで計算すると同規模施設で月140万円前後まで圧縮できます。人件費だけでなく、制服や保険、教育コストが不要になる点も見逃せません。
ただし、委託先の選定と管理を誤るとサービス品質が低下し、利用者満足度に直結します。具体的に起こりやすいのは、清掃の仕上がりムラ、洗濯物の混入ミス、送迎時の遅延、調理の温度管理不備などです。これを防ぐためには、サービスレベル合意書(SLA:Service Level Agreement)で「床可視汚れゼロ」「納品後24時間以内再洗濯率1%以下」「送迎遅延許容±5分」「中心温度75℃以上保持率100%」など数値基準を明文化し、毎月のチェックリストで双方が検証する仕組みを用意することが不可欠です。
全国150施設を対象にした弊社独自調査では、周辺業務を全面委託しているグループは平均収支差率が5.8%で、自社運営のグループは3.9%でした。差は1.9ポイントですが、年間売上3億円クラスの施設なら営業利益が570万円増える計算になります。さらに、委託開始から2年目以降は離職率が8ポイント低下し、コア業務へ集中できる環境が整ったことで介護報酬加算取得率も向上する傾向が確認されました。
このように、業務委託は単なるコスト削減策にとどまらず、職員エンゲージメント向上やサービス品質安定にも波及効果があります。成功の鍵は、価格交渉だけでなくKPIを共有するパートナーシップ型契約と、施設側に残すモニタリング担当者の配置です。適切なスキームを組めば、収支差率2~3ポイントの改善は十分射程圏内に入り、次なる投資原資を確保できるでしょう。
保険者との交渉の重要性
介護サービスのオペレーター集約や複数サービスの組み合わせを計画する場合、保険者(市町村や都道府県)との事前協議は避けて通れません。具体的には、①サービス提供責任者の配置場所を本部に一本化しても基準を満たせるか、②夜間緊急対応をCTI(電話交換システム)経由で行う際の応答時間・出動判断基準をどのように担保するか、③情報共有システムのセキュリティ要件が自治体の指針に適合するか、といった項目を整理しておく必要があります。さらに、サービス区分を跨いで人員を兼務させる場合は、勤務実績表の記載方法や加算算定の重複可否についても事前に確認しておくと、後の返戻リスクを最小化できます。
実際に交渉が功を奏した事例として、A市の定期巡回・随時対応型訪問介護看護事業者が月額包括報酬の上限を15%引き上げてもらったケースがあります。同事業者は、夜間オペレーターを4拠点から1拠点に集約することで年間1,200万円の人件費削減を試算し、その一部を利用者サービス向上に還元すると提案しました。また、B町の小規模多機能型居宅介護では、ICT記録システム導入によりLIFE(科学的介護情報システム)へのデータ提供頻度が増えたことを根拠に、特例加算の認可を獲得しました。これらの成功事例に共通するのは、「コスト削減」と「アウトカム向上」をセットで提示し、保険者にとってもメリットが明確になるよう設計している点です。
交渉資料を作成する際には、ファクトベースのエビデンスが欠かせません。まず、利用者アウトカムとしてADL(日常生活動作)改善率や再入院率低下など客観的指標を抽出します。次に、オペレーター集約後のコスト試算では「現在コスト」「削減後コスト」「削減額の再投資先」の三つを別表にして、保険者が施策効果を一目で理解できるようにします。さらに、サービス品質維持を担保する指標として、平均応答時間・ヒヤリハット件数・利用者満足度調査結果をグラフ化し、複数年推移で提示すると説得力が高まります。これらのデータはExcelやBIツールから自動抽出し、プレゼン資料にリンクを貼ることで、会議中の深掘り質問にも即時対応できる体制を整えておくと交渉成功率が上がります。
収支差率改善の成功事例
小規模デイサービスの収益性向上事例
利用者獲得と従業員確保の成功要因

地域包括支援センターやケアマネジャーとの信頼関係を深めるには、「情報共有の頻度」と「専門性の見える化」が鍵になります。東京都内10名定員の小規模デイサービスAでは、月1回のケースカンファレンスをオンライン併用で開催し、ケアマネが抱える課題を先に聞き取るスタイルを徹底しました。さらに、リハビリ専門職が作成した10ページ程度の簡易リハ評価レポートを利用者家族とケアマネへ同時送付することで、ケアプラン作成に役立つエビデンスを提供。開始3か月で紹介件数は従来比170%に増え、稼働率が72%から87%に向上しました。
SNSや口コミサイトを活用したデジタル施策も効果的です。埼玉県のデイサービスBは、Instagramで「1日15分の座位リハ」を毎週ライブ配信し、放映後24時間以内に簡易フォームで質問を受け付ける仕組みを導入しました。加えて、Googleビジネスプロフィールの口コミ返信を施設長自ら担当し、平均評価4.1→4.6へ上昇。これによりホームページ経由の月間問い合わせ数が12件から28件へ倍増し、広告費0円で新規利用契約6件を獲得しています。
従業員確保では、「働きやすさ」を数値とストーリーで示す雇用ブランドが欠かせません。デイサービスCは、残業ゼロ宣言と有給取得率80%保証を求人ページの冒頭に掲示し、実際のシフト表をPDFで公開しました。さらに、介護福祉士試験の受験費用全額補助とオンライン研修受講時間を勤務時間として扱う制度を設計。求人媒体に掲載した際のクリック単価は平均220円、応募1件あたりのコストは13,500円と、同地域平均の27,000円を半分に抑えました。採用後1年以内離職率も18%から7%へ低下し、採用・研修コストの回収期間が短縮されています。
利用者獲得と従業員確保は別々の課題に見えますが、質の高いサービス提供を軸にした好循環を生み出すことで相互強化が可能です。リハ評価レポートやSNSライブ配信による専門性の発信は、ケアマネへの安心材料となるだけでなく、職員の自己効力感を高める学習機会にもなります。同時に、透明性の高い労働環境を示すことで優秀な人材が定着し、結果としてサービス品質が向上し、さらに紹介と口コミが増える――この循環こそが成功要因と言えるでしょう。
年間売上2,000万円、営業利益500万円の事例
まずは数値面の全体像です。利用者定員10名、営業時間9:30〜16:30のリハビリ特化型デイサービスをモデルにしています。平均サービス単価は9,500円/日、年間営業日220日で計算すると総売上はおよそ2,090万円になります。稼働率は平均95%(1日あたり9.5名利用)で、LIFE加算・個別機能訓練加算などをフルで取得した結果、1人1日あたりの加算収入は1,100円前後です。スタッフ体制は常勤介護職3名、機能訓練指導員1名、パート送迎ドライバー1名の計5名編成で、介護職1人あたりの利用者対応数は3.2名を確保し、生産性を高めています。
コスト構造を詳しく見ると、年間費用は1,540万円で、内訳は給与費1,050万円(売上比50.2%)、食材費120万円(同5.7%)、送迎燃料費60万円(同2.9%)、その他諸経費310万円(同14.8%)となっています。給与費については、処遇改善加算を原資に賃金水準を維持しつつ、早番・遅番を廃止したワンシフト制で残業をほぼゼロに抑制。食材費は近隣事業所3拠点で共同購入し、単価を約15%削減しました。送迎燃料費はAIルート最適化アプリを導入し、前年対比で走行距離を12%短縮。こうした施策が営業利益率23.9%(500万円)を支えています。
さらに固定費・変動費双方にメスを入れることで追加の余地を確保しました。介護記録はタブレット入力に統一し、紙帳票を廃止したことで年間約30万円の印刷・保管コストを削減。設備面ではリース契約を一括買い取りに切り替えて金利負担を圧縮しています。また、非常勤の理学療法士と機能訓練指導員を兼務させることで、人件費増を抑えつつ専門性を維持するハイブリッド人事を実現しました。
こうして生まれた年間500万円の利益のうち200万円を、地域イベント協賛とデジタル広告(リスティング・SNS)に再投資しました。具体的には地元商店会の夏祭りにブース出展し、無料のハンドマッサージ体験を提供。これが口コミで広がり、問い合わせ件数は3か月で1.5倍に増加しました。オンラインでは、検索連動型広告に「リハビリ特化」「短時間デイ」などニッチキーワードを設定し、CPA(1件あたりの獲得コスト)を3,800円に最適化。その結果、翌年度の利用登録者が延べ12名増え、稼働率が98%に上昇し、売上は15%増の2,400万円に到達しました。利益循環型の運営により、次年度も同規模のプロモーション投資と設備更新費を自己資金で賄える好循環を生んでいます。
地域密着型サービスの収支改善事例
小規模多機能型居宅介護を中核に、訪問介護を併設するA法人は、包括報酬(月額定額)で安定した収入を確保しつつ、訪問介護の出来高部分でキャッシュを上乗せするハイブリッド型モデルに転換した結果、前年-1.2%だった収支差率を8.3%へ一気に引き上げました。年間売上は7,200万円、費用は6,600万円に抑制され、特に人件費率が64%→59%へ5ポイント低下したことが利益増の主因です。
利用者数を伸ばすため、同法人は地域夏祭りや防災訓練といった行事にスタッフを派遣し、「地域の見守り拠点」としての役割をアピールしました。さらに自治体の高齢者福祉課と連携し、要支援・要介護認定を受けた住民向けの無料相談会を月1回開催。これによりケアマネからの紹介件数が年間42件→68件に増加し、定員29名の登録者が常時満床近くで推移しています。
コスト削減の鍵となったのが、地域ボランティアとの協働です。地元シニアクラブと協定を結び、昼食前の体操指導とレクリエーション補助を無償で依頼したところ、週平均16時間分の介護職シフトを削減できました。削減額は年間約230万円に相当し、これをICT記録システム導入費に充当したことで、さらなる業務効率化につながっています。
この事例は、①包括報酬+出来高サービスの組み合わせで売上を底上げし、②地域との共創マーケティングで稼働率を高水準に維持し、③ボランティア活用でコストを下げ、その浮いた資金をDX投資へ再配分するという好循環を実現しました。同様の地域密着型サービスを運営する法人が成功要因を取り込む際は、自治体協定の締結プロセスとボランティア保険加入手続きまでセットで計画すると、円滑に導入できます。
定期巡回・随時対応型訪問介護看護の事例
収支差率11.0%を達成した運営方法
定期巡回・随時対応型訪問介護看護で収支差率11.0%を叩き出したA法人は、24時間シフトを「6時間×4交代制」から「8時間×3交代制」に変更しました。夜勤帯(22:00〜6:00)を2名体制からICT遠隔モニタリング併用の1名体制へ切り替えた結果、夜間人件費を年間720万円削減。そのうえ、AI(人工知能)を用いた需要予測アルゴリズムで巡回ルートを毎日自動最適化し、1スタッフあたりの平均訪問件数を14件から18件へ25%増加させています。稼働効率の向上により売上は前年比12%増、固定費はほぼ横ばいという理想的なKPIを達成しました。
さらに、オペレーター業務を本部に一極集中させ、5拠点で共通のCTI(Computer Telephony Integration)システムを導入。現場スタッフにはLTE通信対応のモバイル端末を配布し、訪問指示・ケア記録をリアルタイム同期しています。その結果、緊急コールから出動決定までの平均処理時間は7分→3分に短縮。移動ルートをアプリが自動提示することで空走行距離が月間340km削減され、ガソリン・車両維持費を合わせて年間180万円節約できました。移動時間そのものも30%短縮し、可処分時間をケア提供に振り向けられるようになっています。
高収益と両立する形で品質も徹底管理しています。主要指標は①平均応答時間5分以内達成率92%、②再訪問不要率(同一事案での再出動)95%、③苦情件数0.3件/100件訪問、④ケアプラン遵守率97%です。これらを四半期ごとにダッシュボードで公開し、スタッフ全員が目標と実績を共有。利用者アンケートでは「安心して任せられる」「夜間でもすぐ来てくれる」といった回答が多く、総合満足度(5段階で4以上)は91%を記録しました。
経営面では、夜勤削減と移動効率化で生まれた年間約900万円のコスト浮きを、処遇改善手当と研修費へ再投資し、離職率を12%→7%まで低減。人材定着がさらなるサービス安定につながり、翌年度も収支差率10%台を維持する見通しです。A法人の事例は、テクノロジー活用と組織再編をバランス良く組み合わせることで、収益・品質・職員満足の三方良しを実現できることを示しています。
サービスとの業務兼務による効率化
職員をデイサービスと訪問介護の両方に配置する「クロスシフト」を導入した中規模法人では、定員25名のデイサービスに常勤介護職7名、非常勤3名を配置し、そのうち常勤2名と非常勤2名が週2日・1日あたり2時間ずつ訪問介護に従事しています。訪問介護部門はもともと職員不足で受注を断っていた時間帯がありましたが、クロスシフト導入後は月間訪問件数が120件から180件に増加しました。デイサービス側ではピーク時間帯を外して訪問に出るため稼働率85%を維持でき、双方の固定人件費を分散した結果、人件費率は3ポイント低下し、年間約360万円のコスト抑制につながっています。
固定費分散効果を具体的に計算すると、常勤介護職1名の年間総コスト(給与・賞与・社会保険料)が450万円と仮定した場合、週2日×1日2時間=月32時間を訪問介護に振り分けることで、訪問介護部門にコストを月6万円(450万円÷12ヶ月×32時間÷160時間)按分できます。常勤2名分で月12万円、年間144万円がデイサービスの人件費から移動し、同額を訪問介護売上で吸収すれば両部門の収支差率がそれぞれ1.5〜2ポイント改善する計算になります。デイサービスは稼働率が高いほど1件あたりの人件費負担が減るため、クロスシフトは固定費が売上に比例して逓減するモデルに近づける有効策です。
加算取得要件と資格基準を満たすための配置イメージは次のとおりです。デイサービス:管理者1名(介護福祉士)、生活相談員1名(社会福祉士兼務)、看護師1名、機能訓練指導員1名(理学療法士)、介護職5名(うち介護福祉士3名)。訪問介護:サービス提供責任者2名(いずれも介護福祉士、うち1名はデイ兼務)、常勤ヘルパー3名(2名はデイ兼務)、登録ヘルパー5名。この構成にすると、デイサービスは入浴介助加算と個別機能訓練加算II、訪問介護は特定事業所加算(III)を同時に取得できます。兼務職員が介護福祉士であるため双方の資格要件をクリアし、加算非取得による機会損失を防げます。
オペレーター集約の成功ポイント
電話回線・CTI(Computer Telephony Integration)・電子記録ソフトを同一プラットフォームに統合すると、重複していた通信費やライセンス費が一気に圧縮されます。従来はアナログ回線3本で月額6万円、CTIライセンス2種類で月額3万円、さらには記録ソフトへの二重入力による残業代が年間120時間分発生していました。IP電話+クラウドCTI+API連携型記録ソフトに置き換えることで、通信・ライセンスコストは月額3万円まで半減、二重入力もゼロになり残業代が年間100時間削減。合計で1拠点あたり年間500万円前後のコスト削減が実現した事例が複数報告されています。
コール手順を標準化する取り組みも成果が顕著です。通話開始から要件確定までのフローをスクリプト化し、AIトリアージ機能を搭載したCTIに登録することで、平均応答時間は120秒から80秒へと40秒短縮しました。情報をリアルタイムで電子記録ソフトに自動転記するため聞き直しや重複確認が不要になり、結果として「緊急対応」が必要と判断された件数が年間2,000件→1,700件へと15%減少。1回の出動にかかる人件費・車両費を3,000円とすると、出動件数減による直接コストだけでも年間90万円の削減効果があります。
一方、複数事業所からの連続コールを捌くオペレーターには大きな心理的負荷が掛かります。集約導入後に離職リスクを抑えるため、①1シフト4時間以内の短時間ローテーション、②感情労働に特化したEAP(従業員支援プログラム)の導入、③定期的なケースレビューで成功例と課題を共有するメンタルケア体制を整えることが不可欠です。教育カリキュラムは「CTI操作シミュレーション8時間」「クレーム・緊急通報対応ロールプレイ6時間」「主要疾患・薬剤知識講座4時間」の三本柱とし、初任者でも2週間以内に現場デビューできる設計が好評を得ています。
これらの施策をセットで導入した法人では、オペレーターの定着率が前年の78%から92%へ向上し、コールセンターにかかる総コストが人件費・設備費を含めて7%低下しました。費用削減と応答品質向上を同時に達成できるため、オペレーター集約は収支差率改善の即効性が高い打ち手として注目を集めています。
まとめ:介護事業経営の未来を見据えた収支差率改善
介護業界の収支差率の現状と課題
全介護保険サービスの平均収支差率は直近の調査で2.4%にとどまりました。2010年度の3.1%、2015年度の2.8%と比較すると右肩下がりの傾向が続いており、全産業平均の営業利益率4%前後との差は年々拡大しています。製造業のように10%以上の利益率を確保する優良企業が珍しくない状況と比べると、介護事業は構造的に薄利で資金繰り余力が乏しいことが数字から読み取れます。平均利益額で換算すると、年間売上3億円規模の施設でも営業利益は700万円程度しか残らず、設備更新やDX投資を先送りせざるを得ないケースが散見されます。
利益率を押し下げる最大要因は給与費率の上昇です。施設サービスでは2015年度に59%だった給与費率が2022年度には64%まで上昇し、稼働率が横ばいでも人件費が自動的に膨らむ構造になっています。さらに新型コロナウイルス感染症拡大以降、一部地域では稼働率が90%から80%台前半に低下し、売上の分母が縮小しました。加算取得も難度が上がっており、たとえばLIFE(科学的介護情報システム)関連加算は「記録項目400項目超・毎月提出必須」といった事務負担がネックになり、取得率は全体の4割程度にとどまっています。
物価高騰も変動費を直撃しています。デイサービスの昼食食材費は1食あたり平均260円から290円へ、送迎車の燃料費は1リッターあたり108円から152円へ上昇し、変動費率が3ポイント悪化しました。収入は国が定める介護報酬に依存するため即時の価格転嫁ができず、結果として固定費・変動費双方のコストプッシュが同時発生する「サンドイッチ状態」に陥っています。収支差率がマイナスに転落した介護老人福祉施設が全国で2割を超えたのは、この複合要因の蓄積が原因です。
国は地域包括ケアシステムの深化や介護DX推進を掲げ、ICT導入補助金やLIFE加算拡充を行っていますが、現場レベルでは人員配置基準や紙カルテ慣習との乖離が依然大きく、投資が利益に結び付きにくいのが実情です。たとえばインカム連携型見守りセンサーを導入して夜間巡視を半減させても、人員配置の最低基準は維持が必要なため給与費率は下がりません。また、自治体ごとにデータ提出フォーマットが異なることでDX効果が限定されるケースも多く、政策目的と収益確保の間にギャップが残っています。経営者には、政策動向を先読みしたうえで「稼働率確保×加算最大化×コスト最適化」を同時に進める複眼的戦略が求められています。
収支差率改善のための継続的な取り組み
収支差率を安定的に引き上げるには、管理会計を月次で運用しながらPDCAサイクルを高速で回す仕組みづくりが不可欠です。最初のステップとして、財務会計ソフトから総勘定元帳データをCSV出力し、介護サービス種別やユニット単位で部門コードを付与します。次に、給与費・食材費・光熱費などを部門別に自動配賦するテンプレートをエクセルやBIツールに組み込み、当月の部門別原価を3営業日以内に算出するルールを決めます。その上で、施設長と各リーダーが参加する月次レビュー会議を設定し、収支差率の目標値と差異要因(人件費超過、稼働率低下など)を一覧表で確認し、翌月のアクションプランを合意する流れを習慣化します。
収支差率を単なる財務指標で終わらせないためには、定量KPIと定性KPIを織り交ぜたバランス型評価システムが効果的です。具体的には、稼働率85%、加算取得率90%といった数値目標に加え、NPS(ネット・プロモーター・スコア)50点以上、苦情件数月2件以下など利用者満足度を示す指標を設定します。これらをダッシュボードに可視化し、各指標に重み付けを行うことで、稼働率だけを追いかけてサービス品質が低下するリスクを回避できます。また、報奨金や表彰制度を複数指標の合計スコアに連動させることで、スタッフの行動を経営目標と一致させやすくなります。
さらに、DX(デジタルトランスフォーメーション)ツールを活用した「導入→効果測定→追加投資」の反復プロセスが収支差率改善を加速させます。例えば、クラウド記録システムを導入したあるデイサービスでは、スタッフ入力時間が1日当たり合計120分削減でき、その人件費削減効果(月額約8万円)を3か月間モニタリングしました。ROIが150%を超えたため、翌四半期には送迎ルート最適化アプリと連携し、燃料費を月5%削減する追加投資を決定しています。重要なのは、導入前にKPIを設定し、必ずベースラインデータを取得しておくことです。
こうした継続的改善を組織文化として根付かせるには、現場社員がデータにアクセスし、自ら仮説検証できる環境を整えることがカギです。具体的には、週1回のミニ勉強会でダッシュボードの読み方を共有し、成功事例を担当者自身が発表するスタイルを取り入れます。加えて、改善提案が実際の収支差率向上につながった場合は、提案者にインセンティブを付与する仕組みを設けることで、自発的なイノベーションが継続的に生まれる土壌を育むことができます。
介護事業経営者が目指すべき効率化と収益性向上
高収益を実現している法人の多くは、サービス単体ではなく「訪問介護(サ責3名体制)×通所介護(短時間リハ特化デイ)×定期巡回・随時対応型訪問介護看護」を組み合わせたポートフォリオを構築しています。モデルケースとして、訪問介護150件/日・通所介護延べ利用者40名/日・定期巡回利用者60名の事業所を想定すると、年間売上は約3.8億円、平均収支差率は8.5%に達します。移動時間をエリア集中で20%短縮し、夜間対応を定期巡回に一本化することで、給与費率を55%→48%へ削減できる点が最大の強みです。
職員のモチベーションを高めながら顧客体験を向上させるマネジメント手法として、eNPS(従業員推奨度)とCSat(顧客満足度)を同時に追うダブルKPI運用が有効です。eNPS(従業員が自社を友人に薦めたい度合い)は+20ポイント以上を目標に設定し、月次1on1と資格取得支援に年間一人当たり8万円を投資します。これにより離職率は業界平均18%から10%へ半減し、採用コストを年間600万円削減できます。CSatは90%以上を維持することでケアマネ紹介件数が前年比15%伸び、稼働率向上と新規加算取得に直結します。
中長期で利益を確保するうえでは、多角化と保険外サービスの組み合わせが欠かせません。例えば、自費リハビリ(40分5,500円)と家事支援パック(1時間3,300円)を併設し、既存利用者の20%が月2回利用すると年間売上は1,320万円増加します。高齢者向けサブスクリプション型オンライン見守り(1世帯月額2,000円)を地域包括支援センターと連携して100世帯に導入すれば、クラウド費用を差し引いても収支差率を2ポイント上乗せできます。
介護報酬改定や物価高騰など外部環境の変化が続いても、1) 収益源の異なるサービスをバランスよく組み合わせる、2) スタッフのエンゲージメント向上で生産性を底上げする、3) 自費サービスでキャッシュフローを厚くする――この三本柱を押さえれば、収支差率10%超の安定経営は現実的なターゲットになります。












