
急速な高齢化と慢性的な人手不足が進むなか、介護事業所には「限られたリソースで質の高いケアを届ける」という難しい舵取りが求められています。
これまでの経験や勘に頼った属人的な運営では、現場の負担は増すばかり。
スタッフの燃え尽きやケアの質の低下を招かないためにも、今こそ組織運営を根本から見直す必要があります。
本記事では、現場と経営の両面で即効性のある効率化を実現するための、新たな視点を提案します。
今回取り上げるのは、1)LMX理論による信頼関係の構築、2)PDCAサイクルを軸とした業務改善、3)職員教育とキャリアデザインの強化、4)デジタルツールによる業務の自動化、5)心理的安全性を基盤とした職場づくりの五つ。
これらは「人」「仕組み」「テクノロジー」が互いに補い合う設計になっており、組み合わせて取り組むことで大きな相乗効果を生みます。
たとえば、デジタルツールで可視化したデータをPDCAに組み込めば改善のスピード?がり、信頼関係の厚いリーダーが教育を担えば、離職防止とサービス向上を同時に叶えることができるはずです。
本文では、各アプローチについて「基本の考え方→実践のステップ→期待できる成果」の順で分かりやすく解説し、最後に全体を俯瞰したまとめを配置しました。
どの章から読んでも理解を深められる構成ですので、まずは自施設の課題に近いところから読み進め、一つずつ実践のヒントを掴んでみてください。
介護業界におけるマネジメントの重要性

高齢化率が30%を超える今の日本において、介護サービスはなくてはならない生活インフラです。
その中心を支えるのが、限られた人員と資源を最大限に活かすマネジメントの力。
人手不足やニーズの多様化が加速する今、現場を束ねるリーダーのマネジメント力が、ケアの質を左右すると言っても過言ではありません。
介護マネジメントは、単に業務を割り振るだけのものではありません。
安全・安心・自立支援という介護の目的を果たすために、組織の文化を育み、適切なリーダーシップを発揮し、データを活用して改善を続ける総合的な技術です。
この力を高めることで、職員のやりがいと利用者の満足度が共に高まる、理想的な循環が生まれます。
介護現場の課題と効率化の必要性
介護の現場では、人手不足に加え、利用者様の急変やご家族への対応など、予測できない事態が日々発生します。
こうした複雑さが業務のムダを生みやすく、生産性は他のサービス業に比べて低い水準に留まっているのが現状。
これまでのやり方では限界が近づいており、組織的かつ科学的な効率化が急務となっています。
ここで言う効率化とは、単なるコスト削減ではありません。
質を保ちながら時間的・心理的なゆとりを生み出し、スタッフが本来の専門的なケアに集中できる環境を整えることです。
本記事で紹介する五つのアプローチは、その両立を実現するための実践的なガイドラインとなります。
介護職員の多忙さと不確実性の影響
介護職の現場では、残業や夜勤の負担に加え、急変対応や緊急連絡といった不測の事態が絶えません。
シフト勤務で生活リズムが乱れやすいなか、手順が標準化されていない業務も多く、職員は常に高い緊張感にさらされています。
こうした過度な忙しさはモチベーションを奪い、燃え尽き症候群を招く大きな要因となります。
特に感情労働の側面が強い介護の仕事では、心の疲れがケアの質に直結しがち。
組織としての十分なサポートがなければ、クレームの増加や離職の加速という、負の連鎖を止めることはできません。
だからこそ、効率化の導入は待ったなしの課題です。
信頼関係の構築で心の負担を軽くし、PDCAで業務を整え、デジタルツールで情報をスムーズに共有する。
これらを組み合わせることで、現場の忙しさと不確実性をコントロールする仕組みを整える必要があります。
利用者満足度と介護サービスの質向上

利用者の満足度を測る指標には、ADL(日常生活動作)の維持・向上や、クレームの少なさ、再入所の希望などがあります。
質の高いケアを提供し、利用者様の状態が良くなることは、事業の継続と発展を支える何よりの土台です。
サービスの質が上がれば、スタッフも自分の仕事に誇りを持てるようになり、定着率の改善につながります。
実際に、ケアの質を磨いてクレームを減らした施設では、離職率が大幅に下がったという事例も。
成果が見えるようになることで職員のやりがいが強まり、それがさらにサービスの質を高めるという好循環が生まれます。
本記事で解説する各手法は、チームの対話を深め、ケアのプロセスを磨き上げ、データを可視化することで、この好循環を力強く後押しします。
これらを統合的に進めることで、利用者満足度の飛躍的な向上が期待できるでしょう。
介護事業所の経営効率化への期待
介護経営のコストを見ると、その約6割以上を人件費が占めています。
そのため、人員配置の効率をわずか1%改善するだけでも、経営に与えるインパクトは非常に大きなものになります。
財務の健全性を保ち、安定した運営を続けるためには、経営の効率化は避けて通れない課題。
また、最近の介護報酬改定では、LIFE(科学的介護情報システム)へのデータ提出など、正確な記録と迅速な対応が収益に直結するようになっています。
業務の流れを標準化し、ICTを活用してミスを減らすことが、これからの経営の鍵を握ります。
信頼関係で人を活かし、PDCAでムダを省き、デジタルで業務を自動化する。
こうした取り組みは、コストを抑えるだけでなく、新たな収益の機会を生み出します。
スタッフが安心して働ける職場は離職に伴うコストも抑えられ、総合的な経営力の向上に大きく寄与するはずです。
マネジメント職が果たすべき役割
これからのマネジメント職には、経営的な視点と現場の感覚をあわせ持つ、多面的な役割が求められます。
一つは、人員や資源を最適に配分して業務を回す「運営の設計者」。
もう一つは、職員の成長を支え、やる気を引き出す「育成者」。
そして、ご家族や医療機関、行政などと連携を図る「調整者」としての役割です。
これらの役割を全うするには、組織の目標を数字で捉え、共通の言葉で語るコミュニケーション力が欠かせません。
信頼に基づくリーダーシップを発揮し、仕組みで現場を改善していく習慣を根付かせることが、マネジメント職としての価値を最大化することにつながります。
チームマネジメントの重要性
介護は、多職種が24時間体制で協力し合うチームケア。
それぞれの専門職がバラバラに動いていては、情報の漏れや二度手間が発生し、事故のリスクも高まります。
だからこそ、バラバラな個の力を一つにまとめるチームマネジメントが不可欠なのです。
具体的には、会議での共有ルールを決め、役割分担をはっきりさせることでミスを防げます。
また、夜勤の引き継ぎを標準化し、責任の所在を明確にすれば、ケアの質を一定に保つ仕組みが整います。
チーム全体が同じ地図を持って動くことで、一貫性のあるサービスが提供できるようになります。
後半で詳しく触れる信頼関係の構築と心理的安全性の確保は、チームの協力体制をさらに強固なものにします。
この二つを掛け合わせることで、チームは単なる集まりから、共に価値を創り出す組織へと進化していくでしょう。
職員の動機づけと能力向上の両立
人は「自分で決めている感覚」「自分はできるという自信」「周囲とのつながり」が満たされると、自発的に動けるようになります。
介護の現場では、利用者様との温かな交流が心の支えになりますが、一方で記録の重荷や不規則な勤務がその意欲を削いでしまうことも。
能力開発に力を入れている施設では、現場での指導と外部研修をうまく組み合わせることで、離職率を大きく下げた例があります。
学んだことをすぐに現場で試し、上司が適切にフィードバックする仕組みがあれば、学習の効果はぐんと高まります。
結果としてケアが安定し、利用者様の満足度も上がっていくのです。
本記事の後半では、スキルアップの方法や心のサポート、上司と部下の関係性の質について順に扱います。
これらを一つずつ実装していくことで、スタッフのやる気と実力を同時に高めるロードマップを描けるはずです。
介護リーダーとしてのリーダーシップ
介護リーダーは、日々の業務管理、人材育成、そして対外的な調整という三つの重責を担います。
現場のケア品質をチェックし、スタッフの面談やフォローを行い、さらにはご家族や医療機関との窓口として責任を果たす。
その役割は多岐にわたります。
現場は常に状況が変わるため、その時々に合わせた柔軟なリーダーシップが求められます。
急変時には迅速に指示を出し、日常業務ではスタッフの主体性を重んじる。
こうした使い分けができるようになるには、ケアのプロセスを深く理解し、データと直感の両方で判断する力を磨く必要があります。
次章以降で紹介する信頼構築の手法や管理職としてのスキルセットを学ぶことで、リーダーは組織を成長させる原動力となります。
これらを統合し、現場を力強く牽引していくことが期待されています。
革新的アプローチ①:LMX理論を活用した職員との関係構築
介護の現場では、スタッフ一人ひとりが自分で考え、協力して動く体制が欠かせません。
しかし、忙しさに追われるなかで、リーダーとスタッフの対話が減り、関係がギクシャクしてしまうことも。
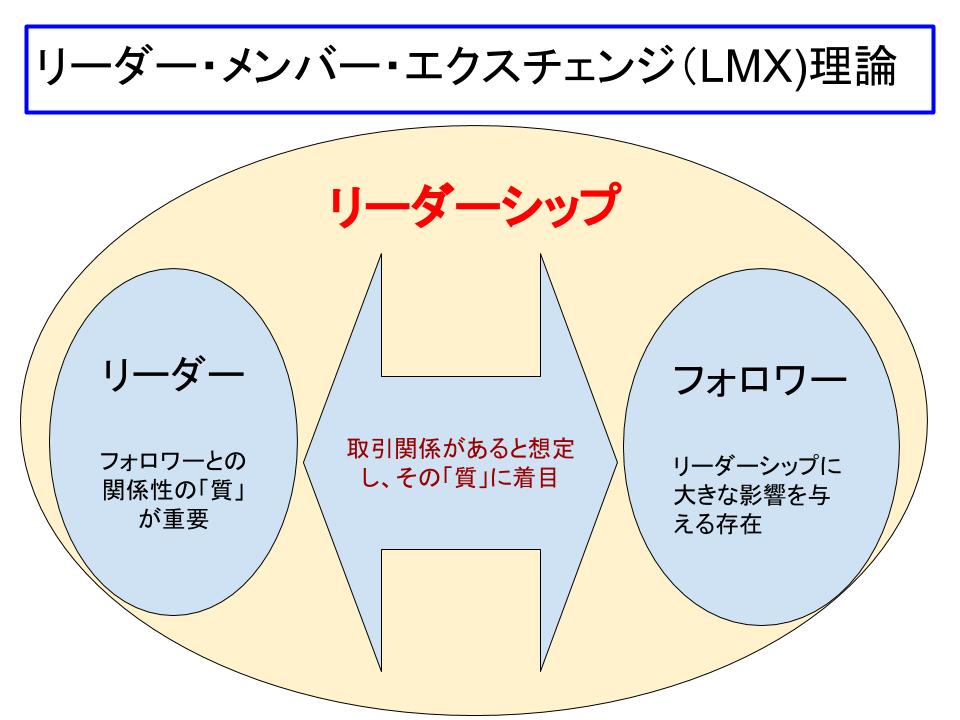
そこで注目したいのが、上司と部下の「交換関係」に焦点を当てたLMX理論です。
これは、リーダーとメンバーの質の高い関係こそが、仕事の成果ややる気を左右するという考え方。
介護は「人が人をケアする」仕事であり、すべてをマニュアル通りに進めることはできません。
現場のスタッフが利用者様の細かな変化に気づき、チームで柔軟に対応するには、心理的な安心感と、本音で話し合える文化が必要です。
LMX理論は、単なる話し方のテクニックではなく、組織の風土そのものを変えるための土台となります。
具体的には、リーダーが一人ひとりと信頼を積み重ねることで、仕事への満足度が上がり、自発的に助け合う行動が増え、ミスの報告や改善もスムーズになります。
海外の事例では、この関係性が良好なチームは離職率が4割も低いというデータも。
人手の確保が難しい日本の介護現場において、この効果は見逃せません。
実践の第一歩は、日々の忙しさに紛れがちな「対話の質」を見直すことです。
たとえば、週に一度、わずか5分でも1対1で話を聞く時間を作るだけで、信頼は着実に深まります。
また、シフトの相談などで本人の希望を汲み取る「交換」を意識的に行うことも有効。
これらはコストをかけずに今すぐ始められ、確かな手応えを得られる方法です。
本章では、まずLMX理論の基本を整理し、次に具体的な信頼関係の築き方を深掘りします。
さらに、チームの活性化や他の改善手法との相乗効果についても触れていきます。
明日から現場で試せる、実践的なステップを一緒に確認していきましょう。
LMX理論とは何か?
LMX理論とは、上司と部下がどのような人間関係を築いているかに注目し、その「関係の質」が成果や満足度に直結するという考え方です。
これまでのリーダーシップ論が「リーダー個人の資質」を重視していたのに対し、LMXは「リーダーとメンバーの双方向のやり取り」に焦点を当てるのが特徴。
介護の現場は、シフト制や夜勤、急な対応など、チームの連携が欠かせない場面の連続です。
スタッフが安心して意見を言い合い、助け合える関係を築くことは、ケアの質を保つための絶対条件。
LMXを理解することは、人間関係を良くするだけでなく、組織として介護の質を底上げするための鍵となります。
リーダーメンバー交換の基本概念
この理論では、リーダーは全員と同じ関係を築くわけではなく、関係の深さによって「イン・グループ(内集団)」と「アウト・グループ(外集団)」に分かれる傾向があると説いています。
イン・グループのスタッフは、信頼に基づいた密なやり取りがあり、相談や提案もしやすい状態。
一方、アウト・グループでは事務的な指示が中心になりがちです。
海外の調査では、この関係性が良好なチームは、そうでないチームに比べて生産性が2割前後高く、離職率も大幅に低いことが分かっています。
この知見は、ビジネスの場だけでなく、特にチームワークが重視される介護の現場において、スタッフのやる気を引き出すための強力な武器になります。
次節では、介護施設の構造にこの考え方をどう当てはめるか、またシフト制特有の難しさにどう向き合うかを整理します。
さらに、それがスタッフの意欲にどう結びつくのかを詳しく見ていき、現場での実践イメージを膨らませていきましょう。
介護現場における適用可能性
介護施設は、管理者、リーダー、現場スタッフという三層の構造が一般的。
LMXを活かすには、それぞれの層の間で質の高い信頼関係を築くことがポイントです。
これができれば、現場の状況に合わせた素早い判断が可能になり、スタッフの提案も通りやすくなります。
ただし、特定の誰かだけを優遇していると誤解されないよう、公平な基準を持つことも忘れてはいけません。
シフト制や夜勤がある現場では、リーダーが全員と顔を合わせる時間が限られます。
この課題には、夜勤の責任者を持ち回りにしたり、短い時間でも確実なフィードバックの場を設けたりするなど、接点の「回数」と「質」を確保する工夫が有効。
オンラインツールを使って、時間や場所に縛られずに話せる機会を作るのも一つの手です。
既存の申し送りや会議と組み合わせる際は、それぞれの目的を整理しましょう。
「情報はシステムで共有」「関係づくりは面談で」「育成は定期的な振り返りで」といった具合に役割を分けることで、無駄を省きつつ、より深いコミュニケーションが可能になります。
職員の意欲向上への影響
研究によれば、上司との信頼関係が厚いほど、スタッフの仕事への満足度は高まり、自発的に助け合う行動が増えることが分かっています。
国内の介護現場での調査でも、信頼関係が良好なチームは、そうでないチームに比べて満足度が1.4倍高く、利用者様へのサービス指標も向上するという結果が出ています。
介護は、心を使う「感情労働」の側面が強い仕事。
利用者様やご家族の思いに応え続けるには、チーム内で気持ちを分かち合い、支え合える関係が欠かせません。
信頼の厚いリーダーは、夜勤明けのスタッフの疲れを察してフォローを入れるなど、細やかな配慮を行います。
こうした支えが燃え尽きを防ぎ、結果として離職の防止やケアの安定につながるのです。
やる気を高めるには、この信頼関係を土台に、頑張りを認める文化や、将来のキャリアパス、学びの機会などを組み合わせていくことが効果的。
後半で扱う「教育」や「心理的安全性」の視点とあわせることで、スタッフが生き生きと働ける職場づくりの道筋が見えてきます。
職員との信頼関係を築く方法
介護現場で良質なケアを実現するうえで、職員同士の信頼関係は不可欠です。利用者の状態は刻一刻と変化し、その情報を正確かつ迅速に共有するためには、互いを尊重し合う土台が強固でなければなりません。信頼が欠けると、報告・連絡・相談が後手に回り、リスクの顕在化やサービス低下を招きやすくなります。
信頼関係と聞くと感情的な側面だけを想像しがちですが、実際にはコミュニケーションの質、評価の透明性、および個別ニーズへの配慮といった複数の要素が絡み合っています。本節では「コミュニケーションの質向上」「個別性の尊重」「フィードバックと評価」の三つの観点から具体策を整理し、明日から実践できるレベルまで落とし込んで解説します。
いずれの施策もコストを極端に増やさずに導入でき、さらにPDCAサイクルや心理的安全性の取り組みと補完関係にあります。複数のアプローチを並行して回すことで相乗効果が生まれ、離職率の改善や利用者満足度向上といった経営指標にも波及します。
コミュニケーションの質を向上させる
まずは仕組みとしてのコミュニケーションを整備します。日次ショートミーティング(10分以内)で当日の利用者状態・注意点を共有し、週次ミーティングではKPI進捗とケーススタディを扱う二層構造が効果的です。加えて、リーダーがラウンド時に各スタッフへ30秒程度の声掛けを行うことで、現場の温度感を即時に把握できます。これらは全員参加型とし、発言機会を均等に設けることで情報の偏りを防ぎます。
言語化される情報だけでなく、非言語コミュニケーションも同時に意識しましょう。表情、視線、姿勢、うなずきといったサインは、高齢者ケア特有の「やさしさ」「安心感」をスタッフ同士にも伝搬させる効果があります。たとえば夜勤明けの職員が極度に疲れている様子を見逃さずフォローすることで、チーム内の心理的安全性を高める結果につながります。
さらに、情報共有アプリや電子記録システムなどICTツールを併用すると、シフトが重ならない職員間でもタイムリーに状況を把握できます。ツール選定や導入フローの詳細はデジタル活用の章で深掘りするため、本節では「対面+ICTのハイブリッド運用が不可欠」というポイントを押さえていただければ十分です。
職員の個別性を尊重する
スタッフには介護未経験者、子育てと両立する時短勤務者、外国人材など、多彩なバックグラウンドがあります。こうした価値観や生活環境を尊重することは、単なる配慮にとどまらず、組織の創造性と定着率を同時に高める鍵になります。特に文化や宗教観の異なる職員が安心して意見を発信できる環境づくりは、サービスの多様化にも直結します。
具体策としては、年2回のキャリアパス面談をフォーマット化し、自己評価・上司評価・今後の目標を整理するシートを共有する方法が有効です。さらに、月次のワンオンワン面談で業務負荷やメンタル状況を細かくチェックし、必要に応じて勤務シフトや担当業務を調整します。フォームはシンプルに「現状」「課題」「サポート希望」の三項目に絞り、記入負荷を最小限に抑えます。
こうした差別化アプローチを継続すると、スタッフが自身の強みを自覚し合い補完し合う文化が醸成されます。結果として、利用者一人ひとりのニーズに合わせたチームケアが実現し、ADL向上率やクレーム低減といった指標にも好影響が見込めます。
フィードバックと評価の適切な実施
リアルタイムフィードバックは職員の行動変容を即座に促すため、年次評価だけに依存するより遥かに効果的です。例えば、転倒リスクを察知して迅速にマットを設置した行動をその場で称賛すれば、良い実践がチーム全体に広がります。一方、年 1 回の評価だけではタイムラグが大きく、改善機会を逃しやすい点が課題です。
360度評価やピアレビューを取り入れると、上司だけでは見落としがちな行動面の強み・弱みを客観的に捉えられます。導入時は評価項目を行動基準に基づき5〜7項目に限定し、回答時間を10分以内に設定することで協力率を高めます。介護現場では直接ケアが優先されるため、評価プロセスが業務負荷とならない工夫が欠かせません。
最後に、評価結果を個別育成計画へ直結させる仕組みを用意します。たとえば、接遇面で高得点を獲得したスタッフにはプリセプター役を担ってもらい、課題が見えたスタッフにはeラーニングとOJTを組み合わせた補強プログラムを提示します。こうした育成ループを描くことで、教育章で述べる人材育成施策とも自然に連携し、組織全体のスキル底上げが実現します。
LMX理論によるチームの活性化
LMX(リーダー・メンバー交換)理論は、上司と部下の関係品質が高いほど、チーム全体の協働行動や主体性が高まることを示しています。介護現場ではシフト制や多職種連携が不可欠であるため、信頼関係に裏打ちされた迅速な意思疎通がサービス品質を左右します。具体的には、リーダーが個々のスタッフの強みを認識し、裁量を与えることで「自分ごと化」が進み、チーム全体の活性度が高まります。
さらにLMXは、メンバー同士の関係にも波及効果をもたらします。リーダーが公平・誠実に接することで、スタッフ間にも相互尊重の文化が醸成され、情報共有や助け合いが自然に行われる状態が生まれます。結果として、介護事故の防止や業務効率化といった組織課題にもポジティブな影響が表れます。
本節では、心理的安全性の確保、協力体制の強化、および最終的にサービス質へどのような好循環が生まれるのかを順に掘り下げます。読者の皆さまは、自事業所での具体的な導入手順や効果測定ポイントを念頭に置きながら読み進めてください。
チーム内の心理的安全性の確保
心理的安全性とは、Google社のプロジェクト「Aristotle」やハーバード大学のエイミー・エドモンドソン教授の研究で示された、メンバーが互いにリスクを取っても拒絶されないと感じる状態を指します。この感覚が高いチームほど学習行動が活発化し、業務改善サイクルが速く回ることが明らかになっています。介護のように状況変化が激しい領域では、この学習効果が利用者アウトカムに直結します。
心理的安全性が高い組織では、介護事故報告やヒヤリハット事例の共有が「責め合い」ではなく「学び合い」として機能します。現場で起きた小さなインシデントが即座に共有・分析されるため、重大事故への発展を防止できます。特に夜勤帯など管理者の目が届きにくい時間帯でも安心して報告できる風土は、24時間サービスを提供する事業所にとって欠かせません。
環境を整える具体策として、①毎週15分の振り返りセッション、②月1回のケースカンファレンス、③匿名投稿可能な意見ボックスの設置、④ハラスメント防止ガイドラインの周知、⑤管理者による感謝のフィードバックを挙げます。これらを組み合わせることで、後述する協力体制強化やサービス質向上への橋渡しがスムーズになります。
職員間の協力体制の強化
協力体制を根付かせる第一歩は、相互支援文化を体験的に学ぶ仕組みづくりです。ペアワークやローテーション勤務を計画的に導入し、日常業務の中で「助けてもらう・助ける」を繰り返すことで、職員は役割を超えた連帯感を得られます。例えば、早番と遅番でバディを組み夜勤者への引継ぎを共同で行う方式は、情報ロスを減らしながら横のつながりを強化する好例です。
介護現場には、機能訓練指導員、看護師、管理栄養士など専門職が在籍します。リーダーが意図的に補完関係を可視化し、共同ゴール(例:嚥下機能改善率10%向上)を設定することで、互いの専門性をリスペクトしながら協働する文化が醸成されます。専門職同士の情報共有ミーティングを週次で実施し、ケアプラン作成を多職種共同で行うといった実践が効果的です。
このような協力体制が定着すると、職員の離職率が顕著に低下するデータがあります。ある中規模特養では、ペアワーク導入前の離職率が年間18%だったのに対し、導入後2年で11%に改善しました。チームに頼れる仲間がいる安心感が、職員の職務満足や組織コミットメントを高めるからです。
介護サービスの質向上につながる効果

高いLMX関係と強固な協力体制が同時に存在するチームでは、サービスプロセス全体—アセスメント、ケア実施、記録—の質が底上げされます。リーダーとスタッフ間の信頼があるため、状態変化の微細なサインも即座に共有され、ケアプランがリアルタイムに更新されます。その結果、ケア実施に無駄なバラつきがなくなり、記録も一貫性を保てます。
具体的な利用者アウトカムに目を向けると、転倒発生率や褥瘡(じょくそう)発生率などで顕著な改善が報告されています。前述の特養では、協力体制強化から1年で転倒率が25%、褥瘡率が17%低下しました。スタッフが互いの観察結果を即共有し、リーダーがタイムリーに介入策を指示できることが要因です。
費用対効果を簡易に試算してみると、転倒1件当たりの医療費負担が約5万円と仮定した場合、年間転倒件数が40件から30件に減るだけで医療費負担は50万円削減できます。これに加え、離職率低下による採用・教育コスト削減を合わせると、経営効率化への貢献度は高水準です。この数値的インパクトは、後続の経営効率化章でさらに詳しく扱います。
革新的アプローチ②:PDCAサイクルによる業務改善
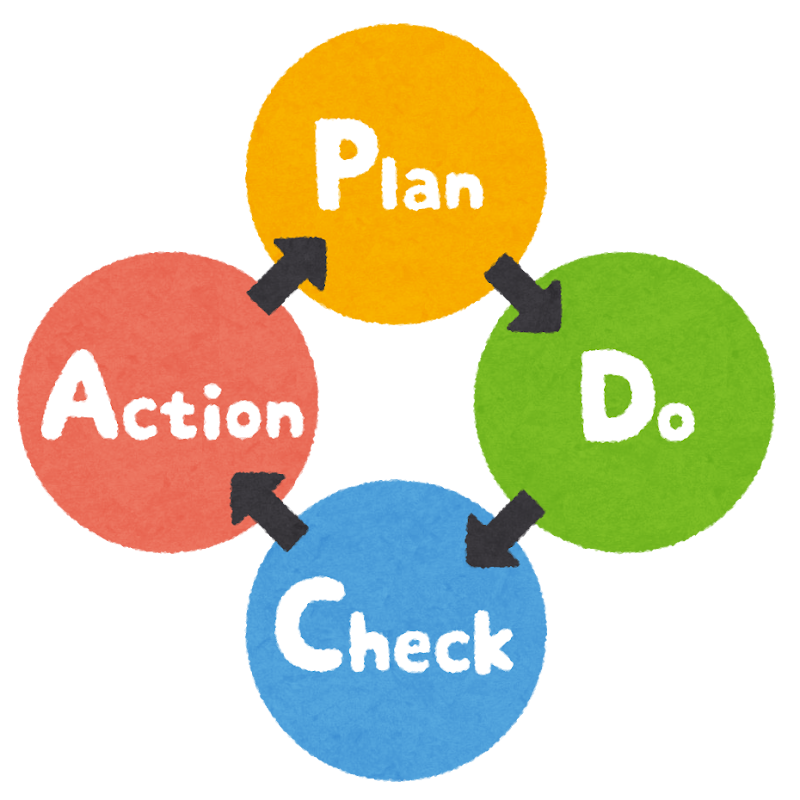
PDCAサイクルはPlan(計画)、Do(実行)、Check(評価)、Act(改善)を繰り返すことで組織の業務品質を着実に高める管理手法です。製造業で培われた枠組みですが、不確実性が高く標準化が難しいとされる介護サービスにおいてこそ、大きな効果を発揮します。現場で起こる転倒事故や情報伝達エラーの多くは「属人的なやり方」が原因であり、循環的な見直しが欠かせません。
介護現場では利用者の状態変化や家族の要望など、日々の情報が刻々と更新されます。PDCAを用いることで、その膨大なインプットを単なる出来事で終わらせず、次なる改善アクションへ確実に結び付けられます。これにより「やりっぱなし」「改善が続かない」といった典型的な課題を抜本的に解消できる点が大きな魅力です。
具体的には、Plan段階でサービス目標を定量化し、Do段階で小規模に施策を試行する。Check段階でKPIを用いて結果を検証し、Act段階で標準手順や人材育成計画に反映させる――という流れになります。各フェーズの詳細は後続の小見出しで掘り下げますが、ここでは「数値で測り、結果を公開し、次の行動へ素早くつなげる」という基本姿勢を押さえてください。
PDCA導入の直接効果は、サービスの質向上と業務効率化の両立です。例えば排泄介助の所要時間を定点観測し、ムダを洗い出して手順を見直すだけでも作業時間が15%短縮した実例があります。事故・苦情の発生率低下や加算取得条件の達成率向上など、財務面にも波及効果が期待できるため、経営層にも説得力の高い施策と言えます。
導入を成功させる鍵は、①小さく始めて素早く回す、②全職種を巻き込み共通言語を確立する、③デジタルツールでデータ取得と可視化を自動化する、の三点です。特に③は記録システムやダッシュボードの活用により、現場が体感的に成果を把握できるため、モチベーション維持に大きく寄与します。
最後に、PDCAは単なる業務改善手法にとどまらず、LMX理論による関係構築や心理的安全性の確保と相互に作用することで組織文化を底上げします。管理職が率先して実践し、成功体験を共有することで「挑戦と学習を繰り返す風土」が根づき、介護事業所全体の競争力を長期的に高める基盤となります。
PDCAサイクルの基本と介護現場への応用
PDCAサイクルは「Plan(計画)→Do(実行)→Check(評価)→Act(改善)」を繰り返すことで組織を継続的に成長させる管理手法です。製造業やIT業界で培われた概念ですが、変化が激しく人材依存度の高い介護現場ほど恩恵を受けやすい仕組みでもあります。手順が標準化されていないと、利用者ごとにケアの質がばらつきやすく、事故やクレームの温床になりかねません。
介護施設にPDCAを導入すると、①職員全員が目標と進捗を共有しやすくなる、②データに基づいた改善で感覚頼みの運営から脱却できる、③行政加算や第三者評価に必要なエビデンスを整備しやすい、といった実務的メリットが得られます。また、サイクルを短く回すことで小回りの利く運営が可能となり、利用者状態の急変への対応力も高まります。
以下では各フェーズを介護現場に最適化する具体的手順を示します。単なる概念紹介に終わらせず、現場で即実践できるレベルまで落とし込んでいるため、自法人のマニュアル作成や研修資料としても活用可能です。
計画(Plan):目標設定と課題の明確化
目標設定にはSMART原則(Specific=具体的、Measurable=測定可能、Achievable=達成可能、Relevant=組織方針と関連、Time-bound=期限付き)を用いると効果的です。例えば「入浴介助にかかる平均時間を3か月以内に10%短縮」「転倒事故を半年で20%削減」のように、数値と期限をセットにすることで関係者が同じ尺度で進捗を確認できます。
課題抽出にはKPT(Keep・Problem・Try)振り返りや匿名アンケートが有効です。KPTでは「維持すべき良い点」「問題点」「試したい改善案」を職員が自由に書き出し、付箋を使ってグルーピングすると現場のリアルな声が可視化されます。加えて利用者・家族アンケート結果を突合すると、職員視点とサービス受給者視点のギャップを早期に特定できます。
計画段階では看護師、ケアマネジャー、機能訓練指導員など多職種が参加するワークショップ形式を採用すると当事者意識が高まります。策定した目標と課題は掲示板やグループウェアに即日共有し、次の実行フェーズで各自が何をすべきかを具体化できる状態にしておくことが成功の鍵です。
実行(Do):具体的な改善策の実施
改善策はまず1ユニットや1フロアで小規模トライアルを行い、成果と副作用を検証してから全館展開する二段階方式が安全です。例えば排泄介助の導線変更や夜勤体制の見直しは、いきなり全体適用すると混乱が生じやすいため、パイロットチームで検証すると失敗コストを最小化できます。
標準作業手順書(SOP)を作成する際は「誰が読んでも同じ行動を取れる」レベルまで細分化しましょう。写真入りの手順、チェックリスト形式の要点、注意喚起を色分け表示するなど視覚的に理解しやすい工夫が重要です。また、法令や加算要件の引用元を脚注的に示しておくことで、新任者が背景を理解しやすわれます。
実行段階の進捗モニタリングには日報・チェックシートをデジタル化し、ダッシュボードでリアルタイム表示すると有効です。達成率50%未満の項目にアラートを出す設定を行い、評価フェーズで深掘りすべき論点を自動抽出できる仕組みを整えておくと、後のCheckがスムーズになります。
評価(Check):結果の分析と振り返り
評価指標としては排泄介助所要時間、転倒事故件数、夜勤者一人当たりの記録時間などが代表例です。データ取得は介護記録システムからCSVで自動抽出し、エクセルやBIツールに取り込むと集計作業が劇的に短縮されます。
可視化にはダッシュボードツール(Tableau、Power BIなど)を用い、目標値と実績値の差分を色分け表示すると直感的です。週次で更新されるグラフを職員スマホから閲覧できるように設定すれば、現場と管理部門の情報格差が解消されます。
評価会議は月1回を基本とし、前半で数値レビュー、後半で原因分析と改善案ブレインストーミングを行う二部構成が効果的です。議事録には「次のActフェーズで誰が・何を・いつまでに行うか」を明記し、タスク管理ツールと連動させると改善行動が放置されるリスクを低減できます。
改善(Act):次のアクションへの反映
改善策を再設定する際は5W1H(When・Where・Who・What・Why・How)で整理すると抜け漏れを防げます。例えば「Why=夜間の転倒が増加」「Who=夜勤スタッフ」「What=トイレ誘導プロセスの見直し」「How=歩行補助具を事前に設置」といった形で具体性を高めると、再発防止策が機能しやすくなります。
成果を全職員へ共有し、優れた取り組みを表彰することでエンゲージメントが向上します。クローズドの掲示だけでなく、社内SNSや夕礼で称賛コメントを投げ合う仕組みを組み込むと、主体的な改善提案が増えやすくなります。
最後に、PDCAを単発イベントで終わらせないためには「Planへ戻る」文化を根付かせることが不可欠です。改善策実行後は新たな目標設定ミーティングを自動的にカレンダーへ登録し、サイクルを途切れさせない仕組みをシステム的に担保すると、継続改善の風土が定着します。
PDCAサイクルを活用したリスクマネジメント
介護現場では利用者の転倒や誤薬、ヒヤリハットなどリスク要因が日常的に潜んでいます。これらを放置すると重大事故へ発展するだけでなく、職員の士気低下や事業所の信頼失墜に直結します。リスクを体系的に管理するうえで鍵となるのが、計画(Plan)・実行(Do)・評価(Check)・改善(Act)を循環させるPDCAサイクルです。
PDCAは一度きりの対策ではなく、発生頻度や影響度を定期的に再評価しながら対策を更新できる点に強みがあります。例えば転倒リスクを低減するための手すり設置後も、利用者のADL(Activities of Daily Living)変化に合わせて高さや配置を見直すことで、想定外の新たなリスクを早期に発見できます。
本節ではPDCAを軸に「介護事故の予防策」「苦情対応」「継続的な改善プロセス」の三つを掘り下げ、単発の施策では得られない持続的な安全文化の構築方法を提示します。
介護事故の予防策の立案
介護事故の発生要因は大きく「環境」「人」「システム」の三層で説明できます。環境要因には床材の滑りやすさや照度不足、人要因には職員の疲労蓄積やスキル不足、システム要因には手順書の欠落や情報共有の遅延が含まれます。三者が複雑に絡み合うため、原因を単一視点で捉えると対策の抜け漏れが起こりやすくなります。
こうした多因子リスクを整理する際に有効なのがFMEA(Failure Mode and Effects Analysis:故障モード影響解析)です。具体的には「起こりやすさ」「重大さ」「検出しやすさ」の三指標を点数化し、合計スコアが高い順に対策を優先します。たとえば転倒事故では、夜間帯の見守り不足が高スコアを示した場合、センサーマット導入や巡回頻度の見直しを最優先で計画に組み込みます。
ただし目標は事故ゼロの達成ではなくリスクの許容可能水準への低減です。人が関わる介護サービスに偶発性を完全に排除することは現実的ではありません。頻度を半減させる、重症化を防ぐなど具体的で達成可能な指標を設定し、PDCAで粘り強く改善を重ねる視点が不可欠です。
苦情対応の仕組みづくり
苦情対応は「受付→ヒアリング→原因分析→解決提案→フィードバック→クローズ」というプロセスを経て初めて組織学習につながります。受付段階で事実と感情を分けて整理し、ヒアリングでは利用者・家族の期待値を具体的に確認することで後工程の手戻りを防ぎます。
集まったクレームデータは宝の山です。件数や内容をカテゴリ化し、発生頻度とインパクトを可視化することで、サービス改善の優先順位を数値で示せます。例えば食事に関する苦情が増加していれば、メニューの味付けや温度管理をPDCAのテーマとして設定し、再発防止策につなげます。
職員が苦情を恐れず共有できる文化を築くには、報告者を責めない姿勢と、改善結果を全員へ迅速に共有する仕組みが欠かせません。月例ミーティングで「改善前→改善後」を具体的に示し、報告者を称賛することで、苦情情報が前向きな学習資源として循環しやすくなります。
継続的な改善プロセスの構築
リスクマネジメントを単なる一過性のプロジェクトで終わらせないために、継続的改善委員会を設立します。委員会は管理者、看護師、リハビリ職、介護職など多職種で構成し、事故要因分析から改善策の決定、進捗管理までを担当します。
活動を形骸化させないポイントは報告サイクルとKPIの定義です。例えば「転倒発生率」「ヒヤリハット報告件数」など主要指標を月次でレビューし、達成度に応じて基準値を見直します。数値が改善した場合も現場視察や職員ヒアリングを行い、隠れたリスクを洗い出す姿勢を維持します。
さらに外部監査や第三者評価を組み込むことで、内向きバイアスを排除し客観性を保てます。外部視点が加わることで業界標準とのギャップも把握でき、委員会の改善提案に説得力が増します。こうしてPDCAを多層的に回すことで、リスク低減活動は組織文化として根づきます。
PDCAによる介護サービスの標準化と個別化

介護サービスでは、職員が誰でも同じ水準でケアを提供できる標準化と、利用者一人ひとりの価値観や生活歴を尊重する個別化の両立が不可欠です。しかし現場では「マニュアル通りに動けば時間は短縮できるが、利用者のこだわりに寄り添えない」といったジレンマが頻発します。これら二つの要求を調和させるフレームワークとして、PDCA(Plan・Do・Check・Act)サイクルが非常に機能します。
PDCAは計画→実行→評価→改善という循環を繰り返すことで、標準化による品質の維持と個別化によるサービス満足度向上を同時に追求できます。例えば、Plan段階で共通マニュアルを策定しながらも、各ユニットの利用者特性を考慮したカスタマイズ方針を定めておけば、Do段階で職員は迷いなく行動できます。Checkで定量データと定性フィードバックを並行して収集し、Actでマニュアルと個別ケア計画の双方をアップデートすることで、バランスを保ったまま継続的に質を高められます。
以下では、まず標準化の効率メリットと潜在的リスクを整理し、続いて個別化を実現する具体策を掘り下げます。最後に、ユニットケアを軸にしたハイブリッドモデルとPDCAサイクルの活用法を紹介しますので、標準化と個別化の最適解を模索する際の参考にしてください。
標準化のメリットと限界
介護プロセスを標準化する最大のメリットは、時間短縮と品質均一化にあります。排泄介助や食事介助など頻度の高い業務を手順書化すると、経験年数に左右されがちな作業時間を平均で15〜20%短縮できるケースが多く報告されています。また、チェックリストを用いて手順を統一することで、転倒や誤薬といったインシデント発生率が平均12%低下したという事例も確認されています。
一方で、標準化は利用者の多様なニーズを取りこぼすリスクも孕んでいます。例えば、全員を18時に就寝させるという画一的スケジュールを導入した施設では、「夜型生活に慣れた利用者が眠れず徘徊する」という副作用が起きました。こうしたケースでは標準化が逆にストレス源となり、クレーム増大やADL(日常生活動作)低下を招く恐れがあります。
ガイドラインを策定する際は、①根拠となるエビデンスの明示、②例外対応プロセスの定義、③現場フィードバックを反映する改訂スケジュール—この三点を盛り込みましょう。これにより、後述する個別化策とマニュアルの整合性を保ちながら、標準化の恩恵を最大化できます。
個別性を尊重したサービス提供
利用者のライフスタイルを深く理解する手法として注目されているのがバイオグラフィカルアプローチです。これは生い立ち・職歴・趣味嗜好など過去のストーリーを聞き取り、ケアプランに反映する方法で、利用者が「自分らしさ」を感じられる支援を設計できます。
具体的には、①初回アセスメントでライフヒストリーを面談・家族ヒアリング・旧友からの情報で収集、②多職種カンファレンスで個別ニーズを共有、③タブレット端末に登録してリアルタイムに更新—という流れが有効です。ICTを活用することで、夜勤帯のスタッフでも最新情報にアクセスでき、ニーズに即した援助が可能になります。
個別化を徹底したグループホームの事例では、利用者満足度スコアが半年で14ポイント上昇し、歩行自立度の維持率も従来比10%高かったと報告されています。こうしたデータは、個別ケアがQOL(生活の質)向上に直結することを裏付けています。
両者のバランスを取る方法
標準化と個別化を両立させる現実的なモデルが「ユニットケア+共通マニュアル」です。ユニットケアは10名前後の少人数グループを一つの生活単位とし、家庭的な雰囲気を保ちながらきめ細かなケアを提供します。共通マニュアルは安全確保や法令遵守の要所を押さえ、各ユニットは利用者特性に合わせて柔軟にアレンジします。
管理面では、業務フレームワークを共有しつつ担当者の裁量範囲を明確にすることが重要です。例えば、食事時間は「11:30〜13:00の間でユニット裁量」と設定すれば、時間帯の標準化は維持しながら個別の生活リズムに合わせられます。RACIマトリクスを用いて責任と承認プロセスを可視化すると、現場判断がスムーズになります。
さらに、PDCAサイクルで標準化と個別化のバランスを定期チェックしましょう。Planでバランス目標を設定、Doで実践、CheckでCS(利用者満足)とES(職員満足)を同時に測定し、Actでマニュアルやケア計画を改訂します。この循環を3か月ごとに回すことで、変化するニーズに俊敏に対応できる組織文化が根づきます。
革新的アプローチ③:職員教育と人材育成の強化

介護サービスの質は、最前線で利用者と向き合う職員の知識と技能に大きく左右されます。厚生労働省の統計では、入職3年以内に離職する介護職員が約30%に達しており、ノウハウの継承が途切れることが深刻なボトルネックになっています。人手不足が常態化する中で質を維持・向上させるには、採用後の教育体系を根本から見直し、計画的な人材育成サイクルを確立することが不可欠です。
本アプローチの核心は「教育をコストではなく投資として位置付ける」視点にあります。新人期のオンボーディングから中堅・リーダー層のスキルアップ、さらに経営視点を持つ管理職育成まで、キャリア段階ごとに最適化されたプログラムを設計することで、早期離職を抑制しながら生産性とサービス品質を同時に高めることができます。たとえば、入職初年度に体系化された研修を実施した施設では、離職率が平均12ポイント改善したという報告もあります。
教育効果を最大化するためには、学習スタイルの多様化にも目を向ける必要があります。eラーニングによる反転学習、VRを用いた身体介助シミュレーション、ピアラーニングなどを組み合わせることで、座学中心の従来型研修よりも高い定着率が期待できます。また、プレ・ポストテストで学習成果を可視化し、KPIとして定期モニタリングすることで、研修投資のROIを経営陣に示すことも容易になります。
さらに重要なのは、教育と評価を分離させず、フィードバックループを構築することです。360度評価やピアレビューを通じて得られた情報を、個別の育成計画やキャリアパスに反映させることで、職員は自らの成長を具体的に描けるようになります。これは内発的動機づけを高め、職員エンゲージメントを底上げする上で欠かせない仕掛けです。
本章では、①新人教育の体系化、②継続的スキルアップ支援、③資格取得サポート、④リーダーシップ研修、⑤キャリアパス設計という5つのテーマに分けて、具体策と実装手順を詳しく解説していきます。各節が相互補完的に機能することで、採用から定着、そしてリーダー輩出まで一気通貫の人材育成エコシステムを構築できるはずです。
介護職員の教育課題と解決策
介護現場ではスタッフのバックグラウンドや経験年数が極端にばらつくため、画一的な教育ではサービス品質を均一化できません。例えば、入職時点で医療・福祉系の専門資格を持たない職員が30%以上を占める事業所も珍しくなく、この層は基礎技術の習得に時間がかかる一方、既存スタッフは高度ケアや業務改善に時間を割きたいというギャップが生じています。
また、高齢者ニーズは年々複雑化し、認知症ケアやターミナルケアなど専門領域の知識更新が求められます。ところが、繁忙シフトの合間に十分な学習時間を確保できず、結果として「必要とされるスキル」と「実際に保有しているスキル」の間にミスマッチが広がる傾向があります。
これらの課題を解決するためには、①フェーズ別の新人教育で基礎を短期間に固める、②継続教育をICTで効率化する、③資格取得を組織的に後押しして専門性と処遇を連動させる、という三本柱のアプローチが有効です。以下で順に具体策を掘り下げます。
新人教育の体系化
入職初期の習得速度を左右するのは「何を、いつ、誰が教えるか」という設計です。推奨するのはフェーズを【1週間】【1か月】【3か月】に区切る方法です。入職1週間は生活援助の基礎(移乗・整容・感染対策)を動画マニュアルで集中インプットし、同時に先輩とペアで実技練習を繰り返します。1か月時点では夜勤前シミュレーションを含むケーススタディを行い、急変対応フローを身体で覚えます。3か月目は独り立ちチェックリストをもとにサービスプロセス全体(アセスメント→ケア実施→記録)を一貫して担当させ、管理者が実地評価を行います。
教育効果を加速させる仕組みとしてメンター制度とバディ制度を併用します。メンターはキャリア相談やメンタル面の支援を担い、バディはシフト内で常時フォローする技術指導担当と位置付けます。評価指標は①チェックリスト達成率、②利用者・同僚からのフィードバック、③自己評価レポートの3点を組み合わせ、多面的に進捗を把握します。
ある首都圏の特養ではこのモデル導入後、新人1年以内の離職率が32%から12%へ低下しました。次章で扱う継続教育ステップへスムーズに接続できるよう、3か月終了時に個別学習計画を策定し「学びを止めないサイクル」を形成します。
継続的なスキルアップの支援
シフト勤務の制約を受けずに学習機会を提供するため、eラーニングとVR研修を組み合わせる手法が効果的です。eラーニングでは嚥下障害や褥瘡予防などテーマ別モジュールを10分単位で区切り、移動時間や休憩中でも視聴できるようにします。VR研修は認知症利用者への対応や入浴介助時のリスクシミュレーションに活用し、実践に近い体験を安全に積ませることができます。
研修の効果測定にはプレ・ポストテストを採用し、正答率だけでなく「現場応用度」を観察項目として設定します。具体的には、研修後1か月間のヒヤリハット件数や介助時間をモニタリングし、KPIが改善したかをデータで確認します。改善が見られないテーマについては教材内容か現場OJTの方法を見直し、即座にカリキュラムへ反映します。
学習文化を根付かせるには時間確保が不可欠です。週1回・30分のシフト内研修枠をあらかじめ組み込み、参加を義務ではなく「仕事の一部」と位置付けます。さらに学習成果を月例ミーティングで共有し、他職種とのディスカッションを促進することで学びを組織全体へ波及させます。
介護福祉士資格取得へのサポート
資格取得を目指す職員に対しては、受験料補助、通信講座の費用補助、模擬試験実施という三段階の支援が効果を発揮します。加えて、試験直前の有給取得を推奨するなど学習時間の確保にも組織としてコミットします。
資格取得後は役割と処遇を即時に見直すことが重要です。例として、チームリーダー候補としての役割拡大、専門ケア加算対象業務の担当、資格手当月1万5000円を給与テーブルへ連動させます。この「努力が形になる設計」が人材の挑戦意欲を高めます。
首都圏100床規模の老健施設で同制度を導入したところ、介護福祉士比率が41%から68%へ上昇し、サービス提供体制強化加算の取得に成功しました。その結果、年間約300万円の追加収入を得ており、教育投資が経営インパクトに直結する好例といえます。
リーダーシップ研修の導入
リーダーシップ研修は、介護現場で求められる「瞬時の判断力」と「人材への共感力」を体系的に養う最短ルートです。とくに24時間体制でサービスを提供する介護施設では、リーダーの意思決定がそのまま利用者の安全や職員の働きやすさに直結します。現場経験だけに頼った属人的マネジメントでは、スタッフごとの技能差や判断基準のばらつきを解消できず、結果としてサービス品質にムラが生じがちです。
研修導入の最大の利点は、管理職候補が共通言語と標準フレームワークを手に入れる点にあります。財務・労務・人材育成といった幅広い知識を短期間で横断的に学ぶことで、組織全体のPDCAサイクルが高速化し、経営層とのコミュニケーションも円滑になります。さらに、研修を「受けっぱなし」で終わらせず、フォローアップやピアサポートを組み合わせることで、学んだ内容を現場で再現できる状態にまで引き上げることが可能です。
本節では、管理職向けカリキュラム、チームマネジメントスキル、および経営知識習得の3本柱を詳しく解説します。各段落で取り上げる手法や事例は、すぐに自施設で試せるものばかりです。自らの成長がそのままチームの成長に直結する介護業界で、研修をレバレッジにした組織変革のステップを確認していきましょう。
管理職の能力向上を目指す
まずは管理職向けカリキュラムの全体像です。介護事業所が直面する課題を網羅するために、①財務(事業別損益の読み方、キャッシュフロー管理)、②法令(介護保険法・労基法・個人情報保護法)、③労務(シフト管理、ハラスメント対応、評価制度)の3領域を柱とし、各6時間・計18時間を1クールとする設計が効果的です。さらに、報酬改定に伴う加算要件やBCP(事業継続計画)も随時挿入することで、実務に直結した学習機会を提供できます。
知識定着を促すために、講義形式だけでなく反転学習とケーススタディを組み込みます。事前に5〜10分のマイクロ動画で基礎概念を学習し、集合研修では架空の施設データを用いた意思決定シミュレーションを実施します。例えば「利用者増に伴い夜勤手当が高騰した」というケースに対し、参加者がコスト削減案と安全確保策を同時に立案することで、理論と現場感覚を接続可能です。
研修修了後には3か月間のコーチングを設定し、個別目標の進捗を定点観測します。メンター役の上級管理職が月1回オンライン面談を行い、実際のKPI(離職率や事故件数)の変化をレビューする仕組みを導入すると、学習効果が定着しやすく、離職率が10%から6%に低下した事例も報告されています。
チームマネジメントスキルの強化
介護現場では、多職種が同時並行で業務を行うため、タスク管理・ファシリテーション・フィードバックの3スキルがリーダーに不可欠です。とくに夜勤帯や緊急時には、限られた人数で優先度を即決するタスク管理能力が利用者の安全を左右します。
演習型プログラムとしては、シミュレーションゲームが効果的です。例えば「認知症フロアで転倒インシデントが発生」というシナリオを設定し、参加者がロールを分担して対処を行います。タスク分担表の作成や5分単位のタイムライン管理を通じて、情報共有と役割明確化の重要性を体感できます。また、ファシリテーション力を鍛えるため、問題解決会議を模したワークショップを行い、時間配分や発言機会の均等化を実践させると学習効果が高まります。
研修成果を持続させるには、ピアサポート制度が鍵です。受講者同士を3〜4名のグループに分け、週1回のオンラインチェックインで進捗を共有します。互いの成功事例と課題をオープンに話し合うことで、現場適用率が平均30%向上した施設もあります。ピアレビューを通じて得られた知見をマニュアルに反映すれば、組織全体への波及もスムーズです。
介護経営に必要な知識の習得
介護報酬体系は複雑で、加算要件や行政監査への対応を誤ると収益悪化や是正勧告につながります。そのため、報酬区分ごとの単価と算定要件、さらには加算取得の戦略を学ぶことが第一歩です。自治体ごとに微妙に異なる監査ポイントも押さえておくと、書類不備による返還リスクを大幅に減らせます。
次に、経営数字の基本であるPL(損益計算書)とBS(貸借対照表)の読み方を習得し、現場KPIとの関係性を理解します。たとえば「人件費率1%改善=年間利益約200万円増」というシミュレーションを提示すると、職員配置や残業時間削減の具体策が財務インパクトと結び付いて捉えやすくなります。さらに、ユニット別収支や加算取得率をダッシュボードで可視化すると、リアルタイムの意思決定が可能です。
総仕上げとして、ケース演習で「改善提案書」を作成します。テーマ例は「特養における夜勤加算最大化計画」や「デイサービス稼働率85%達成プラン」などです。参加者は現場データを用いて課題を抽出し、施策・費用・効果を5W1Hで整理。最終日に経営層へプレゼンすることで、学習→実務適用の流れを完結させます。演習後3か月で実際に加算取得数が20%増えた施設が複数報告されており、実践的な学びが経営成果へ直結することが証明されています。
職員のキャリアパス設計
介護現場では専門職として入職した後、長期的に成長し続ける仕組みがなければ、優秀な人材ほど早期に離職してしまいます。キャリアパス設計は、職員が「自分は次にどこを目指し、何を学べばいいのか」を明確に把握できる羅針盤となり、施設全体の安定運営にも直結します。
さらに、キャリアパスは単なる昇進表ではなく、役割とスキル要件を体系的に示すことで、教育計画・人事評価・報酬制度を一本化できます。これにより、管理者は配置転換や人材育成の判断をデータに基づいて行えるようになり、感覚頼みの人材マネジメントから脱却できます。
本節では、階層別キャリアパスモデルの具体例、モチベーションを高める制度設計、および定着率を改善するKPI管理という三つの視点から、現場で即実行できる手法を提案します。
キャリアアップの明確化
まずはキャリアの階層構造を図として示すことが重要です。例えば、①スタッフ(介護業務の基本習得)、②リーダー(ユニット運営と新人教育)、③管理者(施設全体の経営と品質管理)の三段階に分け、それぞれに必要な資格・スキル・経験年数を整理します。図は掲示板や社内ポータルに常時掲載し、誰でも確認できる状態にしておくと効果的です。
次に、評価と報酬をこの階層に連動させます。定量評価(KPI達成率、事故ゼロ継続日数など)と定性評価(利用者・同僚からのフィードバック)を組み合わせ、合計スコアが一定基準を超えた時点で昇進・昇給が自動的に発生する仕組みにします。透明なルールを先に提示しておくことで、昇進の不公平感や不信感を排除できます。
さらに、長期ビジョンを描くためのキャリア面談を年2回実施します。面談では「5年後にどの役割を担いたいか」「そのために次の半年で習得すべきスキルは何か」など具体的な質問項目を用意し、面談記録をシステムに保存します。これにより管理者は教育リソースを適切に配分でき、職員は目標と進捗を可視化しながら成長を実感できます。
モチベーション向上
モチベーション要因を整理する際には、デシの自己決定理論が有用です。同理論では「自律性」「有能感」「関係性」の三要素が内発的動機を高めるとされています。介護現場の場合、自律性はケア方法を自分で工夫できる裁量、有能感は専門知識の習得と利用者からの感謝、関係性はチームとの信頼関係として具体化できます。
内発的動機を刺激する施策として、ジョブクラフティングの導入が効果的です。例えば、リーダーがスタッフ一人ひとりの得意分野を把握し、食事介助が得意な職員にはメニュー改善プロジェクトを、レクリエーションが得意な職員にはイベント企画を任せるといった具合です。業務が個人の強みと結び付くことで、「仕事に自分の色を出せている」という実感が生まれます。
承認欲求を満たす表彰制度も忘れてはいけません。月次で「ベストケア賞」「改善提案賞」などを設定し、受賞者には1万円相当のギフトカードと施設内掲示板での紹介を行ったところ、提案件数が導入前の2.3倍に増えた事例があります。加えて、プロジェクトリーダーへの任命を昇進条件と紐づけることで、挑戦意欲をさらに引き出せます。
人材定着率の改善
介護業界の早期離職理由を分析すると、①人間関係の不安、②シフト負担による疲労、③成長機会の欠如が上位を占めます。これらはキャリアパスや職場支援策が欠如しているサインであり、いずれも放置すれば離職コストとサービス品質低下を招きます。
解決策として、オンボーディング強化とキャリアパス提示をセットで行う方法が有効です。ある中規模特養では、入職後1か月以内にキャリアパス説明会とメンター面談を実施した結果、1年以内離職率が35%から15%に減少しました。成長の道筋を早期に示すことで、不安を解消し「ここで頑張れば評価される」という安心感を提供できます。
定着率をモニタリングするためにはKPI設定が欠かせません。例として「入職 1 年後定着率90%」「メンター面談実施率100%」などの目標を掲げ、月次で進捗を確認します。人事システムにダッシュボードを設け、赤信号が灯った部署には即座に支援チームを派遣する体制を整えれば、離職兆候を早期に察知して対策を打てます。
革新的アプローチ④:デジタルツールの活用

介護現場でデジタルツールを取り入れる最大のメリットは、「人手不足」と「業務複雑化」という二大課題を同時に緩和できる点にあります。電子記録システムにより記録時間が30〜40%短縮し、シフト自動作成ツールで残業時間が月10時間削減された施設も珍しくありません。こうした効率化は、スタッフの心理的余裕を生み出し、利用者への丁寧なケアへ直結します。
導入が進むツールは大きく四つに分類できます。①電子カルテ・介護記録システム、②シフトおよびタスク管理ツール、③利用者データ分析を行うBI(Business Intelligence)ソフト、④家族連絡ポータルやリモートモニタリング機器です。これらを組み合わせることで、データ入力→情報共有→意思決定→請求業務までを一気通貫で最適化でき、PDCAサイクルの回転速度も飛躍的に向上します。
ただしツール導入は「買えば終わり」ではありません。個人情報保護法に基づくアクセス権限管理、ハンズオン研修によるラーニングカーブ短縮、ROIを可視化する経営レポート作成など、運用フェーズでの仕組みづくりが成否を分けます。特にLMX理論で示した上司—部下間の信頼関係や、心理的安全性を確保した職場文化が整備されていなければ、デジタル化はかえって混乱を招く恐れがあります。
この章ではまず「介護現場におけるIT活用の現状」を押さえ、続いて導入・運用の成功事例を具体的に紹介します。さらに個人情報保護や研修設計、コスト対効果といった実務的な論点に踏み込み、読者が自施設でデジタルツールを導入する際のロードマップを描けるように構成しました。前章までのLMXやPDCAと補完し合う形で、組織全体のパフォーマンスを最大化する仕掛けを具体的に提案していきます。
介護現場におけるIT活用の現状
介護分野でもDX(デジタルトランスフォーメーション)の波が確実に押し寄せており、全国老人福祉施設協議会の調査では、介護事業所の約46%が何らかの形で電子記録やクラウドサービスを導入しています。背景には「慢性的な人手不足をテクノロジーで補う」という切実なニーズがあり、ICT化の優先順位は年々高まっています。
国もこの動きを後押ししており、ICT導入支援加算やIT導入補助金など複数の助成策を整備しました。結果として、紙の記録を持ち歩かずともタブレットで情報を確認できる環境や、離れた拠点とオンラインでカンファレンスを行う仕組みが急速に普及しています。現場では「記録や情報共有に費やす時間が30%削減された」という声も珍しくありません。
一方で、導入率が半数に届かないのは、初期投資コストや職員のITリテラシー格差、既存システムとの連携不備といった障壁が残るからです。特に夜勤帯など多忙な時間帯での操作性や、スタッフの世代間ギャップが課題として浮上しています。
しかし、クラウド型サービスの価格低下やスマートフォン普及で参入ハードルは着実に下がっています。今後は「部分的に試す→効果を測る→全体へ拡張」というスモールスタートが主流となり、IT活用が業務標準として定着する段階に入るでしょう。
介護記録システムの導入
電子記録システムは「情報共有の迅速化」と「記録作業の簡素化」を同時に実現するために導入されます。紙での二重記入や保管スペースの問題を解消し、リアルタイムに利用者情報を閲覧できる点が最大のメリットです。これにより、申し送り漏れや重複ケアのリスクが低減し、スタッフ間のコミュニケーション効率が飛躍的に向上します。
導入に際しては、①UI/UXのわかりやすさ、②介護保険法・個人情報保護法への準拠、③他システムや医療機関との外部連携の三点を軸に選定することが重要です。試行導入→操作研修→段階展開というプロセスを踏むと、現場の反発を抑えつつスムーズに定着させることができます。特にタブレット端末の貸与やサポートデスクの設置は、移行初期のストレスを大きく軽減します。
導入後は「記録時間短縮率」「転記ミス件数」「情報閲覧回数」などの指標で効果を測定しましょう。記録時間が20分/日短縮されれば、年間で1人当たり約120時間の業務削減につながります。スケジュール管理ツールとの違いは、前者が『記録・情報共有』、後者が『人員配置・勤怠』を主領域とする点にあります。用途を切り分け、連携機能で相乗効果を狙うことが成功の鍵です。
スケジュール管理ツールの活用
シフト作成アルゴリズムを搭載したツールを使うと、利用者の介護度や職員スキルを加味した配置が自動で提案されます。結果として過不足のない人員配置が可能になり、残業時間は平均15%程度削減できると報告されています。特定日だけ人手が足りないといった“偏り”も可視化されるため、早期に応援要員を手配できます。
スマホアプリと連動させれば、職員自身が空き時間にシフト希望を入力でき、管理者は承認ボタンを押すだけで確定します。ある特養では「急な家庭都合で休みたい」という申請に対し、アプリのプッシュ通知を活用してわずか30分で代替要員を確保できる仕組みを構築しました。
さらに、労働基準法に基づく労働時間・休憩・深夜割増などの自動チェック機能を備えたツールなら、労務コンプライアンスの担保も容易です。監査時にエビデンスを即座に提示できるため、管理職の精神的負担も軽減します。
利用者データの効率的な管理
ADL(日常生活動作)やバイタルサイン、食事・嗜好情報といった利用者データを一元管理すると、担当者がデータを探し回る手間がなくなります。ケア会議の準備が短時間で終わり、根拠あるケア方針を即座に提示できる点は大きな利点です。
データベースをBI(ビジネスインテリジェンス)ツールと連携させれば、転倒リスクの高い時間帯や食事量の変化を自動でグラフ化できます。あるデイサービスでは、この分析結果を基に個別リハビリ時間を再配分し、3か月で歩行能力向上者が25%増加しました。
統計的な裏付けを持つ説明は、家族への報告や加算取得の説得材料として極めて有効です。また、エビデンスに基づくケアはスタッフの自信にも直結し、モチベーション向上とサービス質の両立をもたらします。
デジタル化による業務効率化の実例
介護現場のデジタル化は「時間を生み出す投資」と言い換えても過言ではありません。紙ベースで行っていた情報共有、介護保険請求、利用者や家族とのコミュニケーションをデジタルツールに置き換えるだけで、延べ残業時間が月40〜60時間削減されたという実例もめずらしくありません。特に中小規模の事業所では、導入コストよりも人件費削減とサービス品質向上によって得られるメリットの方が大きいケースが大半です。
この章では、①職員間の情報共有、②介護保険請求業務、③利用者とのコミュニケーションという三つの業務領域に焦点を当て、デジタルツール導入でどのような変化が生まれたのかを具体的な数値と共に紹介します。読者の皆さまが自施設に置き換えてイメージしやすいよう、ツール選定の要点や運用上のコツも合わせて提示します。
先に結論を示すと、導入効果を最大化する鍵は「ツールを入れただけで終わらせない」ことです。マニュアル整備、研修、効果測定まで一連のサイクルを回すことで、初めて投資対効果が見える化されます。以下の具体例を通じて、自施設でのアクションプランを描いてみてください。
職員間の情報共有の円滑化
多くの事業所が採用しているのが、LINE WORKSやチャットワークなどのSNS型チャットとグループウェアの組み合わせです。紙の業務連絡帳では確認まで平均4.5時間かかっていた重要情報が、プッシュ通知によって即時共有できるようになり、緊急対応の一次遅延がほぼゼロになったケースも報告されています。写真・動画を添付して転倒現場や褥瘡の状態を共有できる点も、文字情報だけの伝達より格段に精度が高まります。
次に夜勤帯の引継ぎロスです。従来は「日誌を読んで口頭補足」するのに平均15分を要していたところ、電子カルテ連動のタイムライン機能を導入した施設では、チェック所要時間が約6分まで短縮されました。月間夜勤回数60回のユニット型特養を例にすると、年間で約90時間の業務削減となり、残業コストに換算するとおよそ27万円の節約です。
情報共有ツールを根付かせるには、ナレッジ共有の文化づくりが必須です。管理者主導で「お役立ち事例チャンネル」を設け、成功事例や改善策を投稿すると、スタッフ同士が自主的に質問・コメントを行う習慣が生まります。月1回のオンライン振り返り会で優良投稿を表彰し、共有行動を可視化・評価することで、知識が組織の資産として蓄積されるサイクルを回せます。
介護保険請求業務の簡素化
レセプトチェックと電子申請を自動化できるクラウド型請求システムを導入したA事業所では、手入力による算定ミスが月平均12件から2件へ激減しました。システムはサービス提供実績から自動で単位数を算出し、法定単位超過や組み合わせ禁止サービスをリアルタイムで警告します。その結果、請求差し戻し対応に追われる時間がほぼゼロになり、締日に残業が発生しない運用を実現しました。
入力ミスの減少はそのまま業務時間短縮につながります。従来、請求関連で延べ24時間かかっていた担当者の作業が、システム導入後は12時間に半減。年間に換算すると144時間の削減で、人件費ベースで約40万円の効果です。加えて、リアルタイム集計された未収金リストにより、入金管理のスピードも向上しました。
監査対応を見据えるなら、データ整合性の担保が欠かせません。具体的には、①権限設定で入力・承認・請求を分離、②操作ログを自動保存、③紙原本をスキャンしてレセプトと紐付け、の三段階で管理すると、第三者監査でも指摘を受けにくい体制が整います。監査時に必要な帳票をワンクリックで出力できる設計にしておくと、職員の心理的負荷も大幅に軽減されます。
利用者とのコミュニケーションの強化
コロナ禍で需要が高まったのが、ビデオ通話機能を備えた家族ポータルサイトです。タブレットを介して家族が面会し、ケアの様子や食事風景をリアルタイムで確認できる仕組みを導入したB施設では、家族からの問い合わせ件数が月60件から18件に減少しました。スタッフは電話対応時間を削減でき、家族は“見える化”による安心感を得るという双方メリットが生まれています。
遠隔モニタリングデバイス(バイタル自動測定器・転倒センサー)を活用すると、利用者の状態変化を家族も共有できるため、「連絡が遅い」といった不安を未然に防げます。緊急アラートはスタッフにスマホ通知されるため、夜間コールへの一次対応時間が平均2.8分から1.6分へ短縮された事例もあります。これにより、利用者の安心感が高まるだけでなく、転倒後の二次被害も抑制されました。
一方でデジタルデバイド(IT格差)対策は不可欠です。利用者や高齢家族が機器操作に不慣れな場合は、①初回面談でタブレットの使い方を実演、②施設側でマニュアル動画を用意、③ヘルプラインを設置、の三段階支援を組み込みます。こうしたサポートをセットにすることで、高齢者でも90%以上がポータルを利用できるようになったケースが報告されています。
デジタルツール導入時の注意点
介護現場にデジタルツールを導入すると、記録時間の短縮や情報共有の迅速化など多くのメリットが得られます。しかし、導入プロセスを誤ると業務停滞やセキュリティ事故を引き起こしかねません。特に介護は利用者の尊厳と安全を守るサービスであるため、システム障害や情報漏えいが直接サービス品質の低下につながる点を忘れてはいけません。
導入時に押さえるべきポイントは大きく三つあります。第一に「個人情報保護への配慮」、第二に「職員への適切な研修」、第三に「コストと効果のバランス」です。この三要素は相互に影響し合い、どれか一つでも欠けると全体最適が崩れます。たとえば高額な最新システムを導入しても、研修が不十分ならヒューマンエラーが増え、結果として情報保護体制も脆弱になります。
本節では、上記三要素を具体的に掘り下げ、失敗リスクを最小化しながら導入効果を最大化するための実践ポイントを提示します。各段落の内容をチェックリスト化すれば、自事業所独自のデジタル化ロードマップを策定する際の骨格として活用できます。
個人情報保護への配慮
まず前提として、介護事業所は個人情報保護法だけでなく、厚生労働省が公表する医療介護データ標準ガイドラインにも準拠しなければなりません。同ガイドラインは「要配慮個人情報」を扱う場合の取り扱い基準を細かく定めており、物理的・技術的・組織的安全管理措置をセットで講じることが義務付けられています。つまり、サーバの設置場所や入退室管理といった物理面だけでなく、システム設計や運用規程の整備も不可欠です。
技術的対策としては、役割に応じたアクセス権限管理(RBAC:Role Based Access Control)の実装が第一歩です。利用者のバイタルデータ更新は看護職のみ、ケア記録閲覧は担当ユニットのスタッフのみ、といった細かな設定により漏えいリスクを最小化できます。加えて通信経路とデータベースの二重暗号化、操作履歴を残す監査ログ機能を備えたシステムを選定してください。監査ログは「誰が」「いつ」「どのデータにアクセスしたか」を追跡できるため、万一の事故発生時にも原因究明を迅速に行えます。
制度面では、職員教育と内部監査を組み合わせたPDCA型コンプライアンス体制が有効です。初回導入研修で基本ルールを徹底し、四半期ごとに内部監査を実施して改善点を抽出します。改善策は翌期の教育プログラムに反映させ、再度監査で効果を検証するという循環を回すことで、法改正やシステム更新にも柔軟に対応できます。
職員への適切な研修の実施
新システム導入時に最大の障壁となるのがラーニングカーブ、すなわち習熟までの時間です。これを短縮するには、ハンズオン研修とeラーニングを組み合わせたブレンディッドラーニングが効果的です。ハンズオンでは実機を用いて記録入力や検索操作を体験し、eラーニングでは動画で復習できる仕組みを用意します。eラーニングは1本5分程度のマイクロコンテンツに区切ると、現場の隙間時間で学習しやすくなります。
研修期間中は通常業務との両立が課題になります。ポイントはシフト調整です。早出・遅出のシフトの合間に30分〜1時間の研修枠を組み込み、夜勤明けのスタッフにはオンデマンド動画で代替するなど、勤務形態に合わせた柔軟な設計が求められます。また、現場リーダーを「スーパーユーザー」として先行習熟させ、OJT形式で職員をサポートさせると定着が早まります。
導入後も定期的なリフレッシャー研修が必要です。法改正やシステムアップデートのたびに動画を更新し、職員が自己学習できるFAQやチャットボットを整備しておくと問い合わせ対応コストを削減できます。半年ごとの操作テストを実施して習熟度を可視化し、成績が低いスタッフには個別指導を行うことで、全体のITリテラシーを底上げできます。
コストと効果のバランスを考慮する
デジタルツールの選定ではイニシャルコストだけでなく、ハードウェア更新費、保守契約、研修費、機能追加に伴うカスタマイズ費などを含めたTCO(Total Cost of Ownership:総所有コスト)で比較する必要があります。たとえばオンプレミス型は初期投資が高い一方、クラウド型は月額課金が継続するため、3〜5年スパンでの累計コストを試算しなければ正確な判断ができません。
費用対効果を示すにはROI(投資利益率)計算が有効です。例として、介護記録時間を1日あたり職員1人15分短縮できれば、月20日勤務で5時間の削減になります。時給1,200円換算で1人あたり月6,000円、50人規模の施設なら月30万円です。システム月額が15万円であればROIは200%となり、経営層への説得材料として十分です。さらに事故報告漏れの減少や家族満足度向上など金銭換算しにくい効果も併せて示すと、意思決定の妥当性が高まります。
資金計画では段階的導入がリスクヘッジになります。まずは記録システムのみを導入し、効果を検証したうえでスケジュール管理やBIツールへ拡張するフェーズドアプローチが望ましいです。厚生労働省のICT導入補助金や自治体の補助事業を活用すれば、初期コストを3分の1程度まで圧縮できるケースもあります。補助金申請には見積書や導入計画書が必須となるため、早い段階からベンダーと協力して書類を整備しておくとスムーズです。
革新的アプローチ⑤:心理的安全性を重視した職場環境づくり

介護現場は利用者の生命や生活を預かる責任の大きい職場であり、24時間体制・多職種協働という複雑さから、スタッフは常に高い緊張感と判断の連続にさらされています。そのなかで「言いたいことが言えない」「失敗を隠したくなる」ような空気が生まれると、ヒヤリハットの共有が滞り、事故やサービス品質低下に直結します。そこで注目されるのが、メンバーが安心して発言し、リスクを報告できる環境――心理的安全性です。
心理的安全性とは、ハーバード大学のエイミー・エドモンドソン教授が提唱した概念で、「チーム内で対人リスクを取っても罰されないと信じられる状態」を指します。介護施設では新人からベテラン、夜勤担当から機能訓練指導員までバックグラウンドが異なる職員が混在するため、ヒエラルキーや立場の差が心理的障壁を生みやすいという課題があります。発言の自由度を高めることで、利用者状態の急変情報やケアプランの改善案がリアルタイムに共有され、組織全体の学習速度が飛躍的に向上します。
実際に心理的安全性スコアを定期測定し、改善プロジェクトを行った特別養護老人ホームでは、インシデント報告件数が導入前の1.8倍に増えたにもかかわらず、重篤事故は30%減少しました。これは「問題が表面化しやすくなる→早期介入できる」という好循環を示しており、事故防止とサービス品質向上の両立が可能であることを裏付けています。さらに、職員アンケートでは「安心して相談できる」「自分の意見が評価される」という項目が上昇し、離職率が前年同期比で5ポイント改善しました。
心理的安全性の確立は単独施策ではなく、他の革新的アプローチを結節するハブとして機能します。例えば、LMX理論による上司‐部下の良好な関係構築は安心して挑戦できる土台を提供し、PDCAサイクルでの率直な振り返りを促進します。デジタルツール導入も、リアルタイム情報共有を支え、オープンなコミュニケーションを後押しします。教育・人材育成の面では、学習エラーを恐れない風土がOJT効果を最大化させます。
本章では、まず心理的安全性が職員のストレス軽減とモチベーション向上にどのように寄与するかを具体事例で解説します。続いて、チーム内コミュニケーションを促進する仕掛けや、施設全体のサービス品質向上につなげる仕組みを整理します。そのうえで「安心」と「安全」を両立させる管理手法、意見を言いやすい職場をつくる制度設計、さらには面談・イベント・事故防止策といった具体的取り組みまで、順を追ってご紹介します。
読者の皆さまには、自施設の現状を思い浮かべながら「うちの職場は本当に声を上げやすいだろうか」「報告しづらい空気を放置していないか」をぜひ点検してみてください。心理的安全性の向上は、劇的なコストをかけずに始められるうえ、利用者満足度と職員エンゲージメントを同時に押し上げるレバレッジ効果の高い投資です。次節以降の具体策を参考に、今日から小さな一歩を踏み出しましょう。
心理的安全性が介護現場に与える影響
心理的安全性とは、メンバーが罰や嘲笑を恐れずに意見や疑問を口にできる状態を指します。介護現場には利用者の急変対応や家族対応など、不確実で感情労働の負荷が高いタスクが日常的に存在します。この環境で心理的安全性が担保されていないと、職員は失敗を隠し、学習機会を逃し、結果として事故やサービス低下につながりかねません。
一方、心理的安全性が高い職場では、インシデントの早期共有やケア方法の改善提案が活発になり、知識が組織全体に素早く循環します。介護はヒューマン・サービスであり、職員の心身状態がサービス品質を左右します。安心して発言できる文化は、職員の精神的エネルギーを節約し、利用者に向ける余力を生み出します。
さらに、心理的安全性は離職率の抑制にも寄与します。職員が互いに支え合い、上司が意見を歓迎する風土が定着すると、仕事の意義を再確認でき、キャリア形成のモチベーションも高まります。結果として経験豊富なスタッフが定着し、組織に蓄積されるノウハウがサービスの質を底上げします。
職員のストレス軽減とモチベーション向上
ストレスとリソースのバランスを説明するJD-R理論では、仕事の要求度(Job Demands)と仕事の資源(Job Resources)が釣り合うことでストレスが抑制されると考えられます。介護現場での心理的安全性は代表的な仕事の資源となり、要求度の高い夜間介助や家族対応による心理負荷を和らげるクッションとして機能します。安心して相談できる環境があれば、ストレス反応が長期化せず、燃え尽き症候群の発生を防ぎやすくなります。
モチベーション向上の具体例として「匿名意見箱」を紙からオンラインフォームへ刷新した事例があります。回答内容を管理者が毎週集計し、月例ミーティングで全体共有したところ、「自分の声が即座に反映される」と感じた職員が増え、提案件数は導入前の3倍に伸びました。この仕組みが職員の裁量感や達成感を刺激し、モチベーション向上に直結した好例です。
取り組み効果を把握するためには定期的なモニタリングが欠かせません。Team Climate Inventory(TCI)などの心理的安全性指標を年2回実施し、スコア変化を追跡する方法が実務的です。各項目の平均値を部署単位で可視化し、得点が低い領域にピンポイントで施策を打つと、投資対効果の高い改善が可能になります。
チーム内のコミュニケーション改善
オープンなコミュニケーション文化は、インシデント報告率を高めることで知られています。ミスを責めない方針が浸透すると、職員が「早く共有したほうがチーム全体のメリットになる」と判断しやすくなり、ヒヤリハットが隠蔽されません。その結果、再発防止策の立案スピードが向上し、重大事故を未然に防ぐ循環が生まれます。
情報共有をさらに活性化させる手法として、ブレインストーミングとデブリーフィングを定期的に組み合わせる方法が効果的です。具体的には、1回30分のブレインストーミングで「転倒ゼロ」をテーマにアイデアを出し切り、その後15分のデブリーフィングで実現可能性を評価します。短時間で実行フェーズへ移行することで、現場の忙しさと両立しながら改善サイクルを回せます。
加えて、ハラスメント防止ポリシーを文書化し、全職員に配布・説明することが不可欠です。年1回の研修で事例紹介とロールプレイを行い、ポリシーが現場でどう運用されるかを体験的に学んでもらいます。周知徹底により「これはハラスメントかもしれない」と気づいた時点で、早期相談が可能になります。
介護サービスの質向上への寄与
心理的安全性が高まると職員満足度が上がり、そのままサービス品質に跳ね返ります。満足度の高い職員は利用者とのコミュニケーション量が増え、微細な変化をキャッチしやすわれます。結果として、早期の体位調整や食事形態の調整など、先手を打ったケアが可能になり、利用者満足度も向上します。
具体的な成果として、中規模特養で心理的安全性向上プログラムを実施したところ、6か月後にはADL(Activities of Daily Living)維持率が12%改善しました。職員間で「小さな変化も遠慮なく共有する」習慣が定着し、複数職種が連携して早期リハビリテーションを行えたことが要因と分析されています。
こうした効果を定量的に管理するには、KPIを統合管理するダッシュボードの活用が有効です。離職率、インシデント報告件数、利用者満足度、ADL維持率などを一画面に集約し、週次で数値を更新します。心理的安全性スコアと他の指標を紐づけて表示することで、施策の効果が一目でわかり、次の改善アクションを迅速に決定できます。
職場の「安心」と「安全」を両立させる方法

介護現場では利用者だけでなく職員も心身の緊張状態に晒されています。転倒や誤薬といったリスクをゼロに近づける「安全」は当然ですが、同時に「安心」、すなわち職員と利用者が感情的に落ち着いていられる環境づくりも欠かせません。片方だけを追求すると、たとえば厳格なルールによって安全は高まっても心理的負担が増し、離職やサービス低下を招きかねません。
本章では、感情面と論理面の両方を満たす具体策を提示し、管理職・リーダーが取るべき優先順位や仕組みづくりを解説します。まずは「安心=感情」「安全=論理」のフレームを再確認し、次に職員が自由に意見を言える仕掛け、最後に利用者と家族へも波及する安心感の届け方を順に示します。
これらの施策を組み合わせることで、ヒヤリハット報告率の向上と職員満足度スコアの同時改善といった相乗効果が期待できます。職場の空気を柔らかくしつつ事故防止を徹底するためのロードマップとして、各段落を参考にしてください。
感情と論理のバランスを取る
まず『安心=感情』『安全=論理』という枠組みを明示しましょう。安心が欠落すると職員は萎縮し、インシデント報告が遅れがちになります。一方、安全対策が甘いと事故発生率が上昇し、結果的に安心も崩壊します。バランスが崩れた施設では、離職率が20%を超えるケースも珍しくありません。
感情面のケアとしては、産業カウンセラーの定期訪問や傾聴研修を導入し、職員が感情を言語化できる機会を設けます。論理面では、手順書更新と年2回の安全研修をセットにし、行動基準を明確化します。たとえば転倒リスクアセスメント表を最新エビデンスに合わせて改訂し、改訂内容を研修で共有する流れを取ることで、感情ケアと安全施策を同一プロジェクトで実施できます。
優先順位判断の具体例として、夜勤帯に転倒事故が続発した場合は「安全」を最優先し、即時に見守りセンサーを追加導入します。その後、夜勤者向けのグループカウンセリングを設定し、心理的ストレスを軽減する――このように段階的に感情と論理を調整することで、短期的リスク低減と長期的満足度向上を両立できます。
職員が意見を言いやすい環境の構築
声を上げやすい文化づくりには仕掛けが必要です。月1回のアイデア提案ミーティングや、スマホで回答できる匿名アンケートを設置すると、普段口に出しづらい改善案や不安が可視化されます。ある特養では匿名アンケート設置後、半年で新規アイデア件数が3倍に増加しました。
次に、提案を無駄にしないフィードバックループを構築します。受付→管理チーム検討→実行可否通知→結果共有という4ステップを2週間以内にクローズするタイムラインを定義し、進捗を掲示板に掲示する方法が有効です。透明性が確保されることで「どうせ変わらない」という諦めが減り、提案数が持続的に増えます。
心理的安全性スコア(Team Climate Inventory)を指標として導入したデイサービスでは、スコアが0.5ポイント向上すると同時に離職率が14%から8%へ低下した実績があります。定量指標で成果を示すことが、さらなる改善サイクルを加速させます。
施設利用者への安心感の提供
利用者が感じる安心感はサービス継続率に直結します。自施設の調査では、安心感を「非常に感じる」と回答した利用者の継続率は96%、そうでない利用者は82%に留まりました。口コミサイトの平均評価も0.4ポイント上昇しており、経営指標にも好影響を与えています。
その鍵となるのが職員の言動統一と安全施策の徹底です。たとえば全職員が同じ声掛けフレーズを使い、移乗介助は必ず二人体制とする共通ルールを設けることで、利用者は一貫した対応を受け安心できます。さらに、転倒センサーや離床アラームといったテクノロジーを活用し、万一の際も迅速に対応できる体制を整えます。
家族向けには月次レポートやオンライン面会を提供し、ケア内容をオープンにします。また、家族参加型ケアカンファレンスを実施すると、利用者の日常目標を共有でき、三者間の信頼が深まります。結果として家族からの紹介件数が増え、新規利用者獲得という経営的メリットにもつながります。
職場環境改善の具体的な取り組み
良質な介護サービスを維持するためには、職員が「安心して意見を述べられ、学び合い、業務に集中できる」環境づくりが欠かせません。心理的安全性を生み出す職場文化は、離職率の低下やサービス質の向上に直結するため、経営層・管理職が最優先で取り組むべきテーマといえます。
本章では、現場ですぐ実践できる三つの施策を軸に具体策を提示します。第一に1対1面談による個別フォロー、第二に交流イベントを通じたチーム連帯感の強化、第三に介護事故防止を体系化するリスクマネジメント体制です。これらは互いに補完関係にあり、同時に進めることで相乗効果が期待できます。
面談で得た個々の声をイベント企画や事故防止策に反映し、改善結果を共有するサイクルを回すことで「言えば変わる」「参加すれば良くなる」という成功体験が蓄積されます。以降の各節で具体的手順とポイントを示しますので、自施設の状況に合わせて組み合わせてください。
定期的な職員面談の実施
面談は3か月ごとを基本周期とし、上司・職員が30分程度で相互対話を行う設計が推奨されます。質問項目は①最近の業務で誇りに感じたこと、②課題と感じている業務プロセス、③キャリアビジョン・学びたい分野、④健康・働き方に関する希望の4領域を標準化しておくと、記録・比較が容易です。面談シートはタブレット入力にすると、振り返りがスムーズになります。
面談結果は人材育成計画や配置転換の判断材料として即活用します。例えば、褥瘡ケアに意欲を示した職員を専門研修に優先参加させる、夜勤負担が大きい職員を日勤中心のユニットへ異動させるなど、面談フィードバックを可視化することで「声が反映された」という実感を生み出せます。これがモチベーション維持と離職防止に直結します。
収集した面談データは年4回分を蓄積し、心理的安全性指標として分析します。発言量・課題提起数・ポジティブ感情表現の推移を可視化すると、チームごとの温度差が一目で分かります。数値が下降傾向にあるユニットにはフォロー研修や追加面談を投入し、早期にテコ入れする仕組みを作ることで組織全体の健全度を保てます。
職員間の交流イベントの開催
社内イベントはチーム連帯感を高め、部署間のサイロ化を解消する有効な手段です。勉強会で専門知識を共有したり、レクリエーションでリフレッシュの場を設けたりすることで、職員同士の信頼とコミュニケーション量が増加します。信頼関係が強い組織はインシデント報告率が高まり、結果としてサービス質が向上する傾向があります。
イベントの計画・運営は職員主導で行うとエンゲージメントが飛躍的に高まります。管理者は予算枠と開催目的を示し、具体的なテーマ設定や当日の進行はプロジェクトチームに委任します。たとえば、若手が主導する「転倒予防ベストプラティス共有会」や、多国籍スタッフが企画する「世界の介護食試食会」など、多様性を活かした企画が好評です。
イベント終了後には振り返りシートで学びや改善点を整理し、次回企画に反映させるPDCAサイクルを確立します。参加率・満足度・学習成果(クイズ正答率など)をKPIとして追跡し、数値が伸び悩む場合はテーマ変更や開催形式の見直しを図ります。継続的改善により、イベントは単なる行事から組織学習の中核へ進化します。
介護事故防止のための仕組みづくり
事故防止は「リスクアセスメント→対策立案→実行→評価」の流れを体系化することで初めて機能します。まず、転倒・誤薬・誤嚥など過去1年分のインシデントを分類し、発生頻度と重大度をマトリクス化します。リスクが高い領域から優先的に対策プロジェクトを立ち上げ、担当者・期限・期待成果を明確にすることが重要です。
対策としては、ヒューマンエラーを減らすチェックリストと、ダブルチェック体制の構築が基本です。例えば、誤薬防止では「薬カートに写真付きネームプレートを掲示」「投薬後15分以内に口腔チェックを実施」など具体的ステップを明文化します。さらに、夜勤帯は業務負荷が高いため、クロスチェック用にQRコード付き投薬記録を採用する施設も増えています。
最後に、インシデントデータベースを活用して予防文化を醸成します。報告書を電子化し、発生時点でリアルタイム共有することで、全員が学びの機会を得られます。月次でデータを分析し、改善効果を数値で示すと同時に、ヒヤリハット報告数の増加をポジティブに評価する運用を徹底すると、隠れたリスクが表面化しやすくなり、重大事故の発生確率を大幅に低減できます。
まとめ:介護マネジメントの未来を切り開くために
高齢化の加速と介護需要の複雑化は、もはや一過性の課題ではなく日本社会全体の構造的テーマになりました。そこで求められるのは、現場の熱意や経験則だけに依存しない体系的なマネジメントです。本記事で紹介した五つの革新的アプローチ—LMX理論、PDCAサイクル、職員教育、デジタルツール、心理的安全性—は、それぞれが個別に機能するだけでなく、相互補完的に作用することで真価を発揮します。
介護事業所がこれらのアプローチを組み合わせて実装すると、利用者アウトカム(ADL維持率、転倒減少率など)が向上する一方で、職員定着率や経営指標(利益率・キャッシュフロー)も好転します。つまり「質と効率はトレードオフではない」という新しい常識が現場にもたらされるのです。
今後は政策的後押し、産学連携、スタートアップによる技術革新が同時多発的に進みます。管理職・リーダーのみならず、現場職員一人ひとりが主体的に学び続けることで、介護マネジメントの未来は確実に切り拓かれます。
介護業界の課題解決に向けた取り組み
介護業界には三つの構造的課題があります。第一に財源の制約—公費・保険財政の限界が近づく中でサービス品質を維持しなければなりません。第二に人材不足—離職率の高さと有資格者確保の困難さが慢性化しています。第三にICT遅れ—他産業では当たり前になったデジタル活用が十分に進まず、紙ベースや属人的運用が残存しています。
本記事で提示した五つのアプローチをマトリクスに当てはめると、財源課題にはPDCAによる業務改善とデジタルツールがコスト削減を、 人材課題にはLMXと職員教育が定着率・能力向上を、 ICT遅れにはデジタルツールと心理的安全性が導入促進を支援する形でそれぞれクロスカバーします。結果として単独施策よりも高い相乗効果が期待でき、限られた経営資源を最大限活用できます。
今後は、介護DX補助金や公的研究資金を活かした実証プロジェクト、大学・IT企業との共同開発が不可欠になります。読者の皆さまには、自事業所の課題を精緻にマッピングし、外部リソースも積極的に巻き込む「オープンイノベーション型」の取り組みを今すぐ計画していただきたいところです。
管理職・リーダーが果たすべき役割
介護現場の管理職・リーダーに求められる役割は大きく三つに整理できます。1) 戦略策定—中長期ビジョンを描き、報酬改定や地域包括ケアの動向を踏まえた事業計画を立案すること。2) 現場統括—シフト管理、ケアプロセスの最適化、リスクマネジメントをリアルタイムで調整すること。3) 人材育成—新人から管理職候補まで多層的に育て、組織学習を加速させることです。
これら三軸を統合的に運用するためのロードマップは次の通りです。(1) LM×心理的安全性で土台となる信頼関係を構築、(2) PDCAで業務プロセスを数値化し改善、(3) デジタルツールで生産性を上げ、(4) 職員教育でスキルとキャリアを伸ばす、という四段階を半年サイクルで回します。各段階の指標をKPIダッシュボード化し、進捗を可視化すると施策間のギャップが特定しやすくなります。
リーダー自身もセルフマネジメントが欠かせません。定期的な360度フィードバックで自己認識を磨き、外部セミナーやオンライン講座で最新知識を補充します。組織側はこれを後押しする専用予算と学習時間を確保し、リーダーの学びをチームへ還元できる仕組みを整えることが重要です。
利用者満足度と職員の働きやすさを両立するために
利用者満足度(CS)と職員満足度(ES)は相互補完関係にあり、どちらかを犠牲にすると結局両方が低下します。介護サービスは人を介して価値が届けられるため、職員が生き生きと働く環境がそのまま利用者体験に反映されるからです。
両立のためにはダブルKPI管理が有効です。具体的にはCSスコア(例:利用者アンケート、再入所意向)とESスコア(例:エンゲージメント調査、離職率)を共通ダッシュボードで可視化し、月次レビューで同時最適を図ります。ESが低下した時点で早期に要因分析を行い、心理的安全性向上やキャリア支援策を即時投入することでCS悪化を未然に防ぎます。
今後3年間の施策優先度としては、短期的にはICT導入と業務標準化で職員の負荷を下げることが急務です。中長期的にはキャリアパスの設計とリーダー育成に注力し、学び続ける組織文化を醸成しましょう。これにより、利用者と職員の双方が「ここを選んで良かった」と感じる持続可能な事業所を実現できます。







