
年間目標を戦略的に設計し、スタッフのモチベーションを保ちながら施設運営を整える。その具体的な進め方を、実際の成功事例とあわせて解説します。離職率の低下、サービス品質の向上、経営指標の改善まで、流れとして理解できる構成です。
介護業界では、離職率の高さが長年の課題になっています。夜勤や身体的負荷に加え、利用者一人ひとりに合った質の高いケアを提供しながら、限られた人員で効率も求められます。厚生労働省の統計でも、介護職員の離職率は全産業平均を上回る水準で推移しており、現場では「定着しないため教育コストが膨らむ」「業務負担がさらに増える」という悪循環が起こりがちです。
この状況を立て直す鍵が、年間目標の設計と運用。目標が具体的で、手が届くレベルに設定されていれば、自己効力感と達成感が積み上がり、内発的動機づけが強まりやすくなります。加えて、評価基準が見える化され、昇給・昇進の根拠がはっきりすることで、公平感の醸成と離職防止にもつながります。さらに、目標に沿って研修計画を組み合わせればスキルアップが見える形になり、処遇改善加算の算定要件も満たしやすくなる流れです。
本記事は三部構成。第1章では目標設定がもたらす心理的効果と、モチベーション向上のメカニズムを整理します。第2章で評価制度・キャリアパス・研修など、制度面の整え方を扱います。第3章では、現場でそのまま使える施策と成功事例を紹介し、読み終えたらすぐ動けるようガイドします。重複を避けるため、各章のテーマはあらかじめ切り分けていますので、必要な情報を迷わず拾えるはずです。
第1章:介護施設における年間目標設定の重要性

介護施設は「人」がサービスの質を左右します。だからこそ、職員の成長を組織として支える仕組みが欠かせません。その中心にあるのが年間目標設定。単に一覧表を作るだけでは足りず、施設ビジョンと個人のキャリアを結び付け、計画→実行→評価へとつなげるサイクルを設計してこそ実効性が出ます。
離職率が20%を超える施設も珍しくない現場では、人材流出がサービス品質に直結します。年間目標は、職員に「何を求められているか」を具体的に示し、評価基準を明確にする役割を持ちます。キャリアの先が見えないことが原因の早期離職を抑える、有効なレバーにもなります。また、公定価格の中で経営する介護業界では、加算取得や業務効率化による収益確保が重要です。目標にKPI(重要業績評価指標)を設定しておけば、たとえば科学的介護推進体制加算の要件であるLIFEデータ活用率なども、定量で管理しやすくなります。経営の数字と人材マネジメントを一本化できる状態。このように、年間目標は「職員を育てる」「経営を強くする」「利用者満足度を高める」の三方良しを支える戦略ツールです。
目標設定が介護職員に与える影響
目標が明確に示されると、職員は自分の業務が施設全体のビジョンとどうつながるかを実感しやすくなります。内的報酬(成長実感や達成感)が高まることで、夜勤や身体負荷といった外的ストレスに対抗する心理的バッファーが育ちます。さらに、目標と評価が連動すると「頑張りどころ」が見えます。時間の使い方や研修受講の優先順位が整理され、結果として学習効率も上がりやすい。これらの影響は、後述するモチベーション、スキルアップ、評価制度の三側面で特に表れます。
モチベーション向上の効果
自己決定理論では、人が持続的に意欲を発揮する鍵は「自律性」「有能感」「関係性」の充足だと説明されます。介護施設で年間目標を設定すると、目標達成プロセスを自分で組み立てる自律性、達成時に得られる有能感、上司や同僚と共有する関係性の三要素が、同時に満たされやすくなります。
夜勤サイクルや重介助による身体的負荷は、日常的に職員を圧迫するストレス要因です。ただ「半年で食事介助時間を平均30秒短縮する」など具体目標があると、達成度を小刻みに確認でき、ストレスを成長実感へ転換しやすくなります。実際、ある特養では夜勤者全員で転倒予防目標を掲げた結果、夜勤明けアンケートのストレススコアが15%低下しました。モチベーションが高いユニットは、利用者満足度が平均8ポイント上昇し、転倒事故件数が年間12件から7件へ減少したというデータもあります。
サービス品質の改善が数値で見えると、施設経営者も目標管理への投資を判断しやすくなります。実務では、エンゲージメントサーベイの推移、離職率、欠勤率などを組み合わせてモチベーションを測ります。サーベイと人事データを同一ダッシュボードで可視化できれば、定性的な士気と定量的な成果を同時に追え、改善サイクルを回しやすくなります。
スキルアップとキャリア形成の促進
年間目標はスキルマッピングの出発点になります。たとえばキャリアパス制度で定義した等級ごとの必要スキルを一覧化し、各職員が現在地と次のステップを見える化すれば、学習テーマのミスマッチを防げます。制度の詳細は後章で扱いますが、ここでは目標設定がキャリアパスを機能させる土台、という理解で十分です。
スキルアップは、OJT(現場指導)→Off-JT(外部研修)→資格取得の順で、階段状に設計します。「3か月以内に移乗介助のバリアント3種を習得」→「半年以内に実務者研修を修了」→「2年以内に介護福祉士受験」のように、時間軸で並べると進捗が追いやすい設計。キャリア形成は離職率に影響します。実務者研修と介護福祉士取得をセットで支援した施設では、取得者の離職率が同世代平均18%に対し7%まで低下しました。処遇改善加算の算定基準を満たす職員が増えるため、施設側も財源確保というメリットを得やすくなります。
個別フォローでは、スキル評価シートと360度評価を併用すると効果的です。シートで技術習得度を数値化し、360度評価でコミュニケーションなど非技術要素を補完すれば、公平性と納得感が高まります。ここでは育成手法に絞り、公平な評価制度の設計は次章で扱います。
公平な評価基準の確立
「目標が明確なら評価は透明になる」。この原則は、介護職員処遇改善加算の要件にも反映されています。加算では、職位ごとの職務内容と評価基準の文書化が求められ、目標管理シートの整備はその前提にもなります。
評価項目を設計する際は、まずコンピテンシー(行動特性)を定義し、項目ごとに重み付けを行います。たとえば「基本介護技術40%」「利用者対応30%」「チーム貢献20%」「自主学習10%」と配分し、達成度をS・A・B・Cの4段階に区分すれば、定量化と現場感の両立がしやすくなります。評価が不公平だと感じると、モチベーション低下や離職に直結します。これを防ぐには、半期ごとのフィードバック面談で評価理由を言葉にし、評価者研修で採点のばらつきを抑える手順を入れておくと安心です。さらに人事評価システムを使えば、記録・分析の手間を大きく減らせます。評価シートの電子化により過去データが検索しやすくなり、面談準備時間を最大40%短縮した例もあります。ここでは評価軸に絞ったICT活用を紹介し、業務効率化の詳細は別章に譲ります。
介護施設での目標設定が必要な理由

介護施設の業務は高齢者の生活全般を支えるため、成果物が数値化しづらく、「終わり」が見えにくい特徴があります。目標がなければ達成感が得にくく、漫然とした疲労が蓄積しやすい現場。反対に目標があると、成果が見える化され、相談・改善の起点が生まれます。また、国の政策は科学的介護(エビデンスに基づくケア)への移行を強く進めており、LIFEデータに代表される指標管理が加算要件にもなっています。目標管理を導入しない施設は、加算競争のスタートラインに立ちにくいリスクがあります。
利用者満足度の向上
年間目標を利用者の経験価値に結び付ければ、ケアの質やコミュニケーションが具体的に改善しやすくなります。事故削減などの安全指標は別章で扱うため、ここでは生活の質と満足度に焦点を当てます。NPS(Net Promoter Score)やCSアンケートは、満足度を定量で測れる代表的手法。5段階評価を四半期ごとに実施し、前回比で±3ポイント以上の変動があれば原因分析を行う、といった運用が現場では実践的です。たとえば「食事満足度を+10%」を目標に据え、メニュー改訂→試食会→アンケート比較→改善のPDCAを回した施設では、半年で目標を達成。加えて、食事残量が平均15%減る副次効果も得られました。家族会や地域住民との懇談会で外部評価を取り入れると、職員主体の自己評価に偏りにくい多面的なチェックが可能になります。外部視点が入ることで当事者意識が刺激され、改善サイクルが進みやすい流れ。
職員間の連携強化
看護師、ケアマネジャー、リハビリ職など、多職種が協働する介護現場では、目標が共通言語として機能します。チーム共有の具体手法は後述しますが、ここでは目標が連携を促す仕組みを整理します。電子記録システムやチャットツールを活用すると、リアルタイムの情報共有が進み、目標の進捗も見える化しやすい。たとえば「褥瘡ゼロ」を掲げたチームでは、写真共有とチャットの連動により、異常兆候の早期発見につながりました。連携不足が招きやすいリスクは誤薬や情報伝達漏れです。あるグループホームでは、共有目標を設定した後に誤薬件数が年間12件から3件へ減少。成功要因は「夜勤者が必ず夕方に経口薬リストを更新する」など、目標を通じた役割分担の明確化でした。チームビルディング研修やケースカンファレンスを定例化すると、共通目標の理解が深まり、学習効果も続きやすくなります。評価指標は、多職種会議参加率や情報共有ログの更新頻度などが有効です。
施設運営の効率化
目標設定は業務プロセスを標準化し、コスト削減から生産性向上へつなげる出発点になります。ITツールの詳細は別章に譲り、ここでは目標とプロセス改善を結び付ける考え方を示します。たとえば、排泄介助動線を見直し「1日15分短縮」を目標にしたユニットでは、年間で約90時間の人件費相当を捻出できました。給与単価に換算すると、100万円規模のコストインパクトになる試算。効率化はサービス品質を落とさないことが大前提。そのため「業務時間/利用者満足度」のようなバランス指標を置き、片側だけが改善していないかを点検します。国は科学的介護推進体制加算でLIFEデータの提出と活用を評価しているため、効率化目標をデータ提出率や加算取得率と連動させると、政策メリットも取り込みやすくなります。
介護職員の目標設定の具体的な手順
個人目標を着実に達成するには、闇雲にタスクを並べるのではなく、段階を踏んで設計・運用することが大切です。自己分析で現在地を確認し、業務課題を洗い出して理想像とのギャップを把握し、数値を伴う具体目標へ落とし込む。王道の流れ。このプロセスを通すことで、「なぜその目標なのか」「施設方針とどう連動するのか」が本人に腑に落ち、実行段階での迷いが減ります。施設側も評価指標をぶらさずに設定でき、公平な処遇やキャリアパス設計につながります。以下では、①自己分析、②業務課題と理想像の整理、③数値目標の設定の三ステップを解説し、続く章で経験年数別の目標例へ展開します。内容が重ならないよう、ここで全体像を押さえておきます。
目標設定の基本ステップ

基本ステップは「現状把握→課題抽出→目標設計→実行計画→フィードバック」の五段階。現状把握では自己分析と業務フローのファクト収集、課題抽出でボトルネック特定を行います。目標設計ではSMART原則に沿って、具体性・測定可能性・達成可能性・関連性・期限を満たす形に落とし込みます。実行計画では、日々のタスクレベルまでブレークダウン。最後のフィードバックは、四半期ごとなど短いサイクルで進捗を測り、必要に応じて目標を見直すフェーズです。この流れを回すことで、職員は学習し続ける習慣が身に付き、施設全体としてPDCA文化が育ちます。
自己分析を行う方法
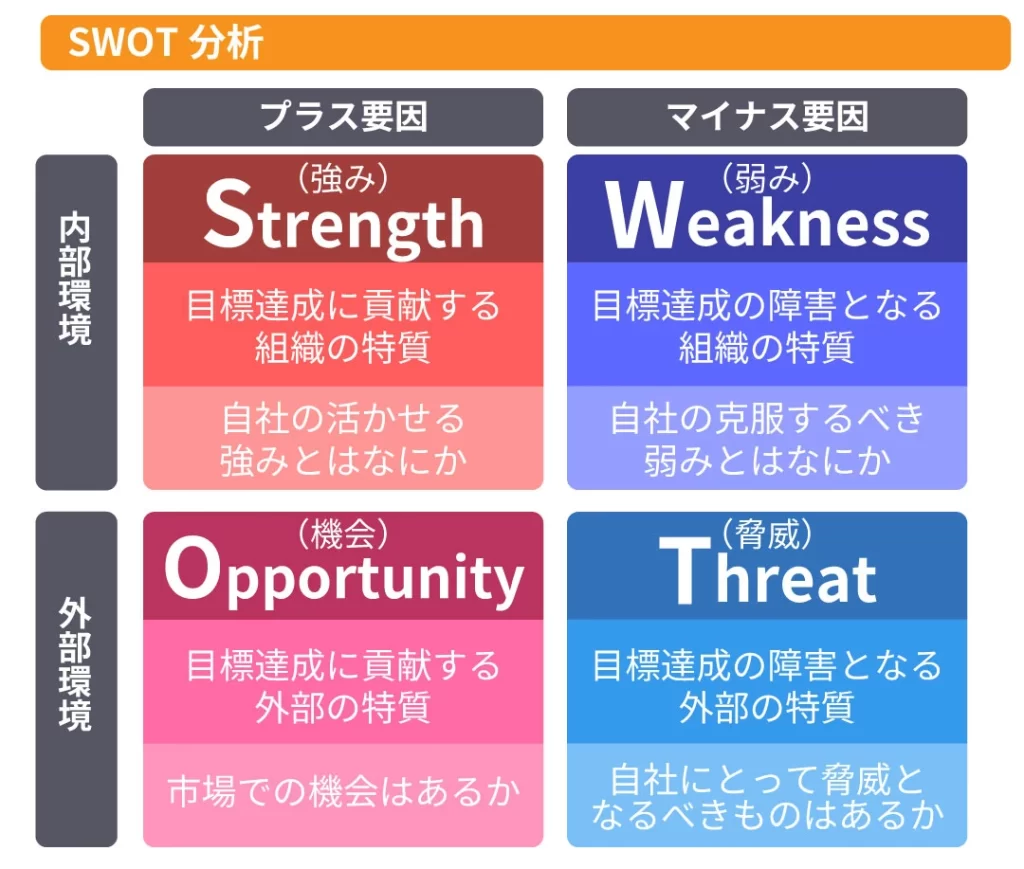
自己分析の目的は、強み・弱みを客観的に見える化し、的外れな努力を減らすこと。本章で手法を完結させ、以降は重複説明をしません。使いやすいフレームワークはSWOT分析(Strength・Weakness・Opportunity・Threat)やSTAR法(Situation・Task・Action・Result)。SWOTなら「Strength=丁寧な声かけ」「Weakness=夜勤後の集中力低下」など具体的に書きます。STAR法なら「Situation:転倒リスクが高い利用者対応」「Task:安全歩行介助」「Action:歩行補助具の提案」「Result:転倒ゼロを継続」のように整理するとイメージが掴みやすい。さらに360度評価やメンタリング面談を組み合わせ、複数の視点でフィードバックを受けると、自己認識の偏りを修正できます。思い込みによる過小評価・過大評価を防ぐ狙い。分析結果は要点を3~5項目にまとめ、次章の「業務課題の洗い出し」へそのまま持ち込める形に整えると、流れが途切れません。
業務課題の洗い出しと理想像の具体化
課題抽出の中心は、現状業務フローのボトルネック特定です。タイムスタディで作業時間を測ったり、ヒヤリハット報告を時系列で分析したりすると、数字で裏付けられた課題が見えます。本章は課題抽出に焦点を当てることをここで明確にします。次に理想の介護職像を見える化するため、ペルソナを作成します。たとえば「5年目・ICF視点で自立支援を提案できるリーダー」という像を置き、自己分析の強み・弱みと照合する流れ。課題と理想像のギャップをSMART基準で要素分解すると、「記録ミス率5%→1%」のように測定可能な形へ落とし込めます。評価しやすく、行動も具体化しやすい設計。抽出した課題は、アイゼンハワーマトリクス(緊急度×重要度)で優先順位を付け、高優先度のものから次章で数値目標へ転換します。
数値目標を含めた具体的な目標設定
目標を数字で示すと、進捗が一目で分かります。ここではSMARTに「Evaluate(評価)」と「Re-do(再設定)」を加えたSMART+ERモデルを示し、数値化の重要性を整理します。この章以降、数値化の説明は繰り返しません。介護施設でよく使われるKPI例は、転倒事故を年間10%削減、夜勤明け記録の遅延件数ゼロ、介護過程記録の電子化率95%など。達成度が見えやすく、組織の合意も取りやすい指標を選びます。目標難易度はストレッチ率20%程度が適正と言われます。現状転倒20件なら16件へ、という水準が「頑張れば届くが油断できない」ライン。最後に、施設全体のOKR(Objectives and Key Results)と階層化して整合を取ります。個人KRをチームKR、施設KRへつなげることで、個々の努力が組織成果にどう貢献するかが明確になります。
経験年数に応じた目標設定のポイント
経験年数で求められる役割や習得スキルは大きく変わります。そのため、目標も段階的に設計する必要があります。新人期は基本技術と組織適応、中堅期は専門性と後輩指導、ベテラン期は品質管理や経営参画を主軸に据える整理。以下の新人・中堅・ベテランの目標例は、同一施設でキャリアが進む際に連続性を保てるよう構成しています。重複を避けるため、各章で扱う内容は必要最小限に絞ります。
新人介護職員(~3年)の目標例
新人期は「基本技術と態度形成」が最重要テーマ。本章は基礎習得に絞って解説します。具体例は、排泄介助手順の正確性99%達成、敬語の誤りを月3件以内、夜勤中のバイタル測定漏れゼロなど。いずれもチェックリストで評価しやすい指標です。達成リソースとして、プリセプター制度や介護職員初任者研修を活用し、マニュアルとOJTを並行させると習得が早まりやすい。中堅向けの内容と重ならないよう、リーダーシップや後輩指導はここでは扱いません。目標未達時は再指導スケジュールを組み、シミュレーション研修を追加するなど、フォロー体制を整えて成長を途切れさせない工夫。
中堅介護職員(~9年)の目標例
中堅層の役割は「個別ケアの高度化」と「後輩指導」。本章ではこの二軸に絞って掘り下げます。具体例は、個別ケア計画の改善提案件数を年12件、後輩指導満足度90%、認知症ケア専門士の資格取得など。数字があると成果が判断しやすくなります。支援する研修は、実務者研修やリーダー研修が適しています。資格取得章と連携させ、学習リソースとの相乗効果を狙う設計。バーンアウトを防ぐため、相談窓口やEAP(従業員支援プログラム)の利用を目標管理表に組み込み、ストレスサインを早めに拾える仕組みにします。
ベテラン介護職員(10年以上)の目標例
ベテラン期の主眼は「品質管理」と「経営参画」。マネジメント視点を扱うことを冒頭で宣言し、中堅章との重複を避けます。具体例は、施設事故件数を年間20%削減、外部機関連携プロジェクトを2件主導、介護報酬改定対応タスクフォースのリーダー就任など。現場だけでなく組織全体へ波及する目標。学習リソースとして、認定介護福祉士研修や外部マネジメント講座を活用し、専門性と統括力を同時に伸ばします。詳細は資格章へつなげます。後進育成も重要なKPI。育成計画達成率やチーム離職率低減を目標に組み込み、数値で追える形にします。
第2章:介護職員のスキルアップを支える資格と研修
資格取得と体系的な研修は、介護スタッフが専門性を高め、離職を防ぎながらキャリアを築くための基本インフラ。国の資格制度と事業所の研修プログラムを戦略的に組み合わせることで、経験年数に応じた成長ルートを用意できます。本章では、キャリアの節目ごとに推奨される資格と、目標達成を後押しする研修施策を具体的に解説します。新人・中堅・ベテランの三層で整理し、各層が目標を達成し続けるための知識とスキル獲得の道筋。

経験年数に応じた資格取得のおすすめ
介護職のキャリアは、経験年数とともに役割と必要スキルが変わります。新人期は基礎技術の定着と職業意識の形成、中堅期は個別ケアの質向上や後輩指導、ベテラン期はマネジメントや地域連携など、組織を俯瞰する視点が欠かせません。こうした段階的な役割シフトを支えるのが、介護職員初任者研修・介護福祉士・認定介護福祉士の三資格。以下では各資格が担う成長ステージと、年間目標とのつながりを整理します。
新人向け:介護職員初任者研修
介護職員初任者研修は、介護資格制度の最初のステップで、制度上「訪問介護員等」として就労するための最低要件に位置づけられています。130時間の学習で基礎理論と実践技術を学べるため、土台づくりに適した研修。カリキュラムには、生活支援技術(移乗・食事・排泄など)、認知症の理解、コミュニケーション技法、緊急時対応が含まれます。
たとえば「適切な敬語での声かけ」や「標準化した排泄介助フロー」を学ぶことで、新人目標で掲げた「排泄介助手順の正確性99%達成」と直結します。修了後すぐに「マニュアルを見ずに安全な移乗介助ができるようになった」など、現場で成果を感じやすいのも特徴。自己効力感が上がり、離職抑制にも寄与しやすい。ある集合研修では、修了後3か月時点の離職率が従来比で15%低下しました。受講費用は5万〜8万円が相場ですが、都道府県の人材確保支援補助やハローワークの教育訓練給付制度で最大70%が助成されるケースがあります。処遇改善加算の算定要件を満たすスタッフ比率も上がりやすく、経営投資としての回収が見込みやすい設計。
中堅向け:介護福祉士
介護福祉士は唯一の国家資格であり、社会的信用の高さに加え、介護福祉士配置によって取得できる処遇改善加算・特定処遇改善加算の算定要件にも直結します。資格保有率向上は施設収益とブランディング両面にプラスです。試験範囲は人間の尊厳と自立、医療的ケア、老年医学など全13科目。実務経験3年以上+実務者研修修了が受験条件となります。半年・300時間の学習計画を立てる際は、週10時間のEラーニングと月1回の模擬試験を組み合わせると無理なく合格ラインを狙えます。
資格取得により「個別ケア計画の改善提案件数 年12件」「後輩指導満足度90%」など中堅向け目標の達成確率が上がります。さらに資格手当を付与すれば職員のロイヤルティも向上し、離職率は平均で5ポイント低下する傾向があります。施設側で実施したい支援策は、模擬試験受験料全額補助、Eラーニングアカウントの一括購入、合格祝金1万円など。導入手順としては年度予算に合わせて補助枠を設定し、キャリア面談で受験意思を確認してから学習計画を共有するとスムーズです。
ベテラン向け:認定介護福祉士
認定介護福祉士制度は、超高齢社会における高度専門職の創出を目的に2015年にスタートしました。専門分野選択制(認知症、リハビリテーション、地域包括など)が特徴で、ベテランが自身の強みを伸ばしつつ組織貢献度を高められます。認定要件は実務経験7年以上、研修800時間、事例報告書提出が基本です。研修は講義・演習・実地研修で構成され、リーダーシップや地域連携の実践力まで網羅しています。
取得後は「現場教育者」「地域連携推進者」「サービス開発リーダー」として活躍でき、施設全体の事故削減プロジェクトや地域包括ケア会議のファシリテーターを担います。これにより加算算定要件の強化、施設ブランド力向上、採用競争力アップが見込めます。取得支援として、厚労省の研修バウチャー(上限20万円)、自治体の研修費補助、勤務扱いでの受講日確保などを活用しましょう。経営側でROIを算出する際は「加算増収額+離職率低減による採用コスト削減」で試算すると投資判断が容易です。
研修の活用で目標達成を支援する方法
資格取得だけでは実務能力を十分に高められません。日々の業務とリンクした研修を計画的に実施し、年間目標達成を後押しする仕組みが必要です。ここでは代表的な研修施策と、人的・金銭的リソースを無理なく確保する運用ノハウを紹介します。
介護福祉士実務者研修の活用
実務者研修は介護福祉士受験資格となるだけでなく、医療的ケア(経管栄養・喀痰吸引)を安全に実施できる人材を育成する制度的意義があります。これにより利用者の在宅復帰支援や医療ニーズ対応力が高まります。研修は総計600時間で、通信学習440時間とスクーリング160時間が一般的な構成です。スクーリングでは呼吸・循環の基礎といった医療知識を実技演習で定着させ、看護師と連携する際の専門用語も学びます。
年間目標に組み込む方法としては、四半期ごとに学習進捗を区切り、月末レビューで本人と上司が達成度を確認します。ガントチャートを活用すれば、勤務シフトと研修スケジュールが一目で把握でき、学習遅延を早期に是正できます。職員の学習時間確保には、夜勤明けを自習日に充てるシフト調整や、キャリアアップ助成金(最大50万円)を活用した受講費補填が有効です。助成金申請は人事担当が一括で行い、申請漏れを防ぎましょう。
科学的介護ソフトによる業務効率化

LIFE(科学的介護情報システム)連携ソフトを導入する目的は、アセスメントデータ入力や加算要件チェックを自動化し、職員の記録業務負荷を軽減することです。結果としてケアの質向上に直結する分析レポートを素早く得られます。主な機能は、ADL(Activities of Daily Living)変化予測グラフ、自動バリデーションによる入力ミス防止、加算対象者自動抽出など。入力完了率や改善提案をダッシュボードで可視化し、チーム目標とリンクさせることができます。
ある特養では導入前に平均30分かかっていた日次記録が18分に短縮し、年間で約2,000時間を削減しました。科学的介護推進体制加算の取得率も90%→99%へ向上し、年間収益は120万円増加しています。導入時はマニュアル整備とオンボーディング研修を実施し、入力ルールを統一します。人事評価システムとは目的が異なるため、データガバナンス方針を分けて管理し、評価データとの混在を避けることが重要です。
外部研修と事業所内研修の組み合わせ
外部研修は最新知識や他施設のベストプラクティスを学べる一方、事業所内研修は自施設特有の課題を解決する実践力を育てます。両者を組み合わせることで、学んだ知識を現場に即時適用できるシナジーが生まれます。年間研修計画の立案では、例えば外部研修10日・内部研修12回を設定し、各月のリソースと照合して決定します。数値目標として「外部研修参加率80%」「内部研修参加率95%」を置くと達成度を可視化できます。
研修効果は前後テストのスコア変化や行動変容インタビューで測定します。例えば接遇研修前後で利用者満足度アンケートの「挨拶の質」項目が72→85点に向上したといった具体的データが、研修の有効性を示します。費用対効果分析では「1人あたり研修費÷離職率改善」で投資回収期間を算出します。離職率が2ポイント改善し、採用コストが年間150万円削減できれば、1人あたり5万円の研修費を投じても12か月で回収可能です。
目標達成を促進する具体的な方法
介護施設で掲げた年間目標を「絵に描いた餅」にしないためには、個々の職員が自分ごととして取り組める仕組みづくりが欠かせません。進捗を可視化し、学習と改善を高速で回すサイクルがあるかどうかが成果を大きく左右します。目標達成を後押しする鍵は、心理面への働きかけと制度設計を両輪で回すことです。達成感や自己効力感を高める設計がされていないと、どれほど立派な制度を用意しても形骸化します。逆に制度面が弱ければ、モチベーションが高くても努力が報われずに失望感を招きます。
本章では、モチベーションを高める5つの秘訣として①進捗の定期評価、②キャリアパス制度、③チーム目標共有、④柔軟な目標管理、⑤成果連動型処遇を取り上げ、心理と制度を統合した実践策を解説します。
職員のモチベーションを高める5つの秘訣
介護施設のサービス品質は、人が提供するケアの質に直結します。そのため職員のモチベーションは施設経営の根幹です。やる気が継続的に高まる職場環境を整えることで、利用者満足度や離職率といった重要指標が大幅に改善します。モチベーションを押し上げる要素は相互に作用します。進捗評価で自分の成長を実感し、キャリアパスで将来像が描けること。チームで目標を共有し支え合えること。無理のない柔軟な目標管理で心理的安全性が保たれること。そして成果が正当に報われる仕組みがあること——この5つを一体として運用することで高い相乗効果が生まれます。以下では5つの秘訣を個別に掘り下げ、現場で即実行できる具体策と数値化手法を示します。
目標達成の進捗を定期的に評価する
四半期ごとなど短いサイクルで進捗を評価すると、目標と現状のギャップを素早く発見できます。早期に軌道修正できるため、「年末に一気に巻き返す」という精神的負荷も軽減されます。評価ツールとしては、振り返り視点を整理できるKPT(Keep・Problem・Try)表や、達成率を数値化するOKRチェックインシートが有効です。いずれもA4一枚に収まるフォーマットを用意し、面談やミーティングで10分以内に更新できるようにすると定着します。
評価後は24時間以内にフィードバックを行い、達成が順調ならストレッチ目標を追加し、停滞していれば課題を因数分解して次期目標に組み込みます。この迅速なループが成長実感を高め、離職抑制にもつながります。定量指標(事故件数、研修受講時間など)と定性指標(利用者からの感謝コメント、主体的行動例など)をバランスよく混在させると、多角的な成長が把握できます。担当者が集計に追われないよう、自動集計できるクラウドシートやダッシュボードを併用すると運用負荷を最小化できます。
キャリアパス制度の導入で将来展望を明確化
キャリアパス制度は、職務・資格・教育訓練の三要件を階層化し、誰がどの段階でどんな役割とスキルを求められるかを可視化する仕組みです。制度を整備すると介護職員処遇改善加算の要件を満たしやすくなるため、経営的にも大きなメリットがあります。導入の第一歩は、等級と役職を2〜3年単位でステップアップできるように設定し、各段階に必要な保有資格や研修受講を紐づけることです。次に報酬テーブルを連動させ、スキル向上が給与面に反映される構造を作ります。
制度の透明性を高めるため、評価会議の議事録を職員が閲覧できる形で共有し、異議申し立てルートを整備します。心理的安全性が担保されることで、チャレンジ目標にも安心して取り組めます。制度が定着しているかは、昇格辞退率の低下、研修参加率の上昇、キャリア面談実施率などでモニタリングします。数値を公開し、改善策を講じながら継続的にブラッシュアップすることが重要です。
チーム内での目標共有と連携強化
チーム単位で目標を設定する際は、チームOKRシートを用い、目的(Objective)と成果指標(Key Results)を1ページにまとめます。看護師やリハビリ職など多職種が関わる介護現場では、このシートが共通言語となり連携を促進します。週次スタンドアップミーティングを15分のタイムボックスで実施し、各メンバーが「先週やったこと・今週やること・課題」を共有します。立ったまま行うことで脱線を防ぎ、情報共有を高速化できます。
共有が進むと、メンバー同士で自然にサポートし合う文化が生まれます。例えば夜勤帯の情報を早番に引き継ぐ際、OKRシートで示した優先事項が明確になっていることで、情報抜けによる誤薬リスクを実際にゼロにできたケースもあります。チーム目標の達成度は、個人評価に20〜30%だけ連動させると、協働意識と個別の成長意欲をバランス良く保てます。成果をグラフで可視化し、成功事例をチーム全員で称賛することでフェアネスが確保されます。
ノルマ化を避けた柔軟な目標管理
ノルマは達成を強制する数値基準、目標は成長を促す指針です。両者を混同すると、未達時に罰が与えられるという恐怖が心理的安全性を損ない、創造力や自発性が失われます。柔軟性を持たせる手法の一つがRolling OKRです。四半期ごとに目標の難易度を見直し、必要に応じて下方修正や一時停止を認めます。外部環境が大きく変わる介護現場では、固定目標よりも状況適応力が高い運用が適しています。
個人差を尊重するために、たとえば介護と育児を両立する職員には目標達成期限を延長し、夜勤への参加率を評価対象から除外するといったカスタマイズを行います。フォームに「体調・家庭事情」欄を設け、上長と共有するだけでもプレッシャーは大幅に軽減されます。こうした柔軟管理を導入した事業所では、1年後の離職率が12%から6%に半減し、職員提案件数が2倍に増えた事例があります。人材定着と創造性向上を同時に実現できる点が最大の利点です。
成果に応じた報酬や昇進制度の整備
介護業界は公定価格制により基本給与が大きく変動しにくいという課題があります。それでも成果連動型処遇を導入することで、努力と報酬の結びつきを感じられる環境を作れます。金銭的インセンティブだけでなく、表彰制度や新規プロジェクトへのチャレンジ機会など非金銭的報酬を組み合わせると、さまざまな価値観を持つ職員に響きやすくなります。
報酬設計の目安として、変動給の比率は基本給の5〜10%内に抑えると財務への影響をコントロールしやすいです。たとえばKPI達成率80%で5%支給、100%で10%支給など段階的に設定します。透明性を確保するため、評価基準と結果を職員が閲覧できるポータルに公開し、第三者がチェックするレビュー委員会を設けます。こうした仕組みによって「不公平感」が原因の離職を防ぎ、モチベーションを高い水準で維持できます。
第3章:事例紹介:成功した目標設定と達成の実例
理論だけでは「実際にうまくいくのか」という疑問が残ります。そこで新人・中堅・ベテランの3層それぞれで目標設定から達成までを成功させた具体例を紹介します。規模や環境が異なる事業所でも応用しやすいように、背景・目標内容・プロセス・成果を共通フォーマットで整理しました。自施設がどの層で課題を抱えているかを照らし合わせながら、導入手順や指標設計のヒントとしてご活用ください。
新人介護士が基本介護技術を習得した事例
背景:定員80名の介護老人福祉施設。職員は介護35名・看護5名で、新卒採用者が毎年5名ほど入職します。離職率は平均18%と高く、特に新人が基礎技術に自信を持てず退職するケースが目立っていました。
目標:新人Aさんは「基本介助5項目(移乗・排泄・食事・口腔ケア・更衣)の標準手順書100%遵守」を3か月で達成することを掲げました。毎週のOJTチェックで手順書の項目を◯×評価し、合格率を記録しました。
達成要因:メンター制度を導入し、先輩がシフトごとに同行。スキルチェックリストを使い、各項目が合格したら日付とメンターサインを記入する方式にしたことで進捗が可視化されました。
結果:3か月後のチェックで5項目すべて合格し、自己効力感スコアが入職時55→88に上昇。新人の半年離職率は前年の25%から10%に低下し、利用者満足度アンケートでは「介助が丁寧になった」との回答が20%増加しました。
中堅職員が後輩指導スキルを向上させた事例
対象者:入職7年目のBさん。定員60名の特別養護老人ホームでユニットリーダーを務めています。新人指導に自信が持てず、教育の質を高めたいと考えていました。
目標:OJT評価表の指導項目平均スコアを4.0から4.5へ向上させる(5段階評価)ことを半年で目指しました。具体施策として、振り返りシートを新人と共有し、週1回のフィードバックを実施。
プロセス:指導ロールプレイ研修を月1回受講し、スマホで撮影した指導シーンを本人と上長でレビューする「動画フィードバック」を取り入れました。課題を数値化して再トライするサイクルが習慣化しました。
成果:半年後の平均スコアは4.6に到達し、新人定着率が70%から90%へ改善。離職コストに換算すると年間150万円の削減効果が生まれ、施設全体の教育コストも10%削減できました。
ベテラン職員が施設全体の事故件数削減に貢献した事例
初期状況:定員100名の介護老人保健施設で、年間転倒・転落事故が120件発生していました。10年以上の経験を持つCさんがプロジェクトリーダーに就任しました。
目標:事故件数を1年で20%(24件)削減する。手段として、事故発生エリアを俯瞰できる事故マップを作成し、危険ゾーンの床材や照明を改修しました。
取り組み:毎月データ分析会議を行い、発生パターンを職員全員で共有。リーダー自ら週3回の現場ラウンドを行い、改善提案を即日実行するスピード感を重視しました。
結果:事故件数は1年後に88件となり、目標を達成。科学的介護推進体制加算の取得要件も満たし、年間で約240万円の加算収入が増加しました。成功要因として、データドリブンの意思決定と現場巻き込みの徹底が挙げられます。
介護施設の年間目標設定を成功させるためのポイント
年間目標は「こうなりたい」というビジョンを具体的な行動へ落とし込む羅針盤です。施設の経営方針や地域ニーズに基づき、全体目標・チーム目標・個人目標を三層構造で設計することで、組織と職員が同じ方向に進みやすくなります。とりわけ介護業界では公定価格制ゆえの利益圧迫や人財不足が慢性化しており、計画的に目標を設計しなければ改善の好循環は生まれません。
成功の鍵は「目標の連動性」と「測定可能性」の両立です。連動性とは、施設ビジョンが部署や個人のKPIへ階層的に紐付いている状態を指します。一方、測定可能性は数値指標によって達成度を可視化できるかどうかです。この二つが欠けると、現場は何を優先すべきか分からず、職員のモチベーションも低迷しがちです。さらに、目標は設定した瞬間から陳腐化が始まります。環境変化や利用者属性の変動に合わせ、四半期単位でレビューし微修正を行うことで実効性を確保します。以下では、施設全体と個人の目標をどのように連動させるか、そして実例と阻害要因を交えながら成功のポイントを深掘りしていきます。
施設全体の目標と個人目標の連動
施設の年間目標を現場で機能させるには、トップダウンとボトムアップを往復させながら目標をすり合わせる仕組みが欠かせません。代表的なフレームワークがOKR(Objectives and Key Results)で、施設全体のObjective(目的)を掲げ、各部署・個人のKey Result(成果指標)へとブレイクダウンします。連動を高めるコツは「二方向コミュニケーション」にあります。経営層はビジョンを示すだけでなく、現場が抱える制約条件(シフト、人員配置、設備老朽化など)をヒアリングし、達成可能な数値へ落とし込む必要があります。逆に現場は、日々の業務で見える課題や成功事例を経営側へフィードバックし、次年度の全体目標に反映させます。
このプロセスを制度として定着させるために、四半期ごとのOKRチェックインや月次1on1面談を組み込みましょう。面談では「進捗率」「障害要因」「リソース不足」の3点を定型フォーマットに記入し、次のアクションを合意します。こうしたルーチンは目標が机上の空論で終わらない仕組みをつくります。
施設の年間目標例:利用者満足度の向上
利用者満足度は施設ブランディングと加算取得の双方に直結するため、経営指針の最上位に据える価値があります。地域包括ケアの時代、口コミや紹介が入所・通所者数を左右するため、地域ニーズ調査や家族会ヒアリングで得た声を根拠に目標を設定すると説得力が高まります。個人目標例(訪問介護サービスの質向上)とも連動し、現場職員が自分事として捉えやすいテーマです。
KGI(最終目標指標)は「年間NPS+15ポイント」を設定し、主要KPIとして「苦情件数20%削減」「家族アンケート満足度90%以上」を掲げます。これらは月次で数値を追えるため、早期にトレンドを把握し修正しやすいのが利点です。目標達成策は、①接遇研修の実施(全職員参加、四半期ごとにロールプレイ)、②食事メニュー改善(管理栄養士と合同で月次メニュー検討会)、③居室環境のパーソナライズ(好きな音楽・照明設定)の3本柱とします。工程表では1〜3月に研修企画、4〜6月に試行運用、7〜9月に改善点反映、10〜12月に総括を組み込み、レビュータイミングを明確化します。モニタリングは四半期レビュー会議で実施し、外部評価委員会を年2回開催して第三者視点を取り入れます。NPSや苦情件数はダッシュボードでリアルタイム共有し、達成率80%未満の項目は原因分析→追加施策を1週間以内に起案するルールを定めることで、改善サイクルが高速化します。
個人目標例:訪問介護サービスの質向上
訪問介護職員は施設外で単独行動が多く、セルフマネジメント力が求められます。そのため、施設全体の満足度向上目標と連携しつつ、自分の業務特性に合うKPIを設定することが重要です。主要KPIは「訪問時間遅延率2%以内」「サービス満足度90%」とし、Googleフォームやモバイルアプリでリアルタイム入力できるチェックシートを用いて可視化します。遅延率はGPS連動の勤怠アプリが自動算出し、満足度は月末に利用者へSMSアンケートを送付して集計します。
質向上施策として、①バディ制度で新人とペアを組み業務を相互レビュー、②ICTスケジューリングシステムで最適ルートを自動算出、③月次ケースカンファレンスで課題を共有—の3点を実行します。例えばICT導入後は移動距離が平均12%短縮し、遅延リスクが低減した事例が多く報告されています。運用フローは「月次レビュー→フィードバック→次月改善案策定」のサイクルです。施設目標ダッシュボードと連携し、自分のKPIが全体NPSへどう貢献しているかを可視化することで、個人が数値改善の意義を実感できます。
チーム目標例:介護現場の業務効率化
業務効率化チームのKPIは「介助一件あたり平均工数10%削減」と設定し、個人目標が利用者満足や技術習得に集中できるよう棲み分けます。対象業務は排泄介助、食事介助、移乗介助の3プロセスに絞り、現状工数をタイムスタディで測定します。改善手法はカイゼンイベントと5S活動を組み合わせ、1週間の集中改善期間を年4回実施。具体例として、移乗介助用スライディングボードの常設位置を見直した結果、移乗準備時間が平均30秒短縮しました。
ツール導入ではチェックリストアプリで作業手順を標準化し、電子インカムで情報伝達を即時化。導入後3か月で介助待機時間が15%削減し、利用者の食事開始時間が前倒しできたことで満足度アンケートも向上しました。成果は月次グラフで共有し、改善事例をポスター化してスタッフルームに掲示。学習促進のための成果共有会議を四半期ごとに開催し、改善文化を根付かせます。
目標達成を阻害する要因とその対策
どれほど緻密に目標を設計しても、運用段階で阻害要因が顕在化すれば計画は頓挫します。特に介護現場では「コミュニケーション不足」「抽象的な目標設定」「過度な負担によるストレス増加」が三大障害として頻出します。これらは相互に関連しており、一つの要因が他の問題を誘発するため包括的な対策が必要です。以下では、各阻害要因を具体的に分析し、再現性の高い対策を提示します。自施設の状況と照らし合わせながら、ウォッチポイントを明確化してください。
職員間のコミュニケーション不足
情報伝達遅延や感情的摩擦が頻発すると、目標達成どころか日常業務にも支障を来します。まずは現状を棚卸しし、「申し送りの漏れ」「口頭指示の解釈違い」など具体的な症状を洗い出します。そのうえで原因(多職種間の専門用語ギャップ、忙しさによる心理的余裕の欠如)を分析するのが出発点です。
対策①として週1回の定期カンファレンスを導入し、看護師・ケアマネジャー・介護職員が同じ情報をもとに意思決定する場を設けます。対策②はピアサポート制度で、週替わりのバディが互いの業務を観察しフィードバックを行います。権限のない第三者的視点が加わることで、上下関係による発言抑制を緩和できます。効果測定には「対話時間/シフト」「エスカレーション時間(課題発生から上長報告までの時間)」を指標化し、チャットツールのログや電子記録から自動取得します。目標は対話時間を15分/シフト以上、エスカレーション時間を20分以内とし、数値で進捗を追うと改善が可視化されます。心理的安全性が高まると、離職率が年間で5〜8ポイント改善し、インシデント報告件数が増加する(=隠れた事故が可視化される)というデータが多くの施設で確認されています。
目標設定が抽象的すぎる場合の問題
「サービスを良くする」「チームワークを強化する」といった抽象目標は、何を・いつまでに・どのレベルで達成すれば良いのか不明確です。その結果、責任範囲が曖昧になり、評価も主観に頼らざるを得なくなります。具体化にはSMART原則(Specific, Measurable, Achievable, Relevant, Time-bound)を適用します。まず大目標を洗い出し、次に「いつまでに」「どの指標で」「どの程度」を付与します。たとえば「チームワーク向上」を「週次スタンドアップミーティング参加率を90%に引き上げる」と変換するだけで行動が明確になります。
すぐに使えるテンプレートは「目標→具体行動→期限→測定法」の4列シートです。各行に目標を入力し、期限と測定法をブランクにすると上司がレビューしやすくなります。シートをGoogleスプレッドシートで共有すれば、更新履歴も追えるため透明性が高まります。定着のコツはレビュー文化です。ピアレビューで同僚が内容を確認し、上長が最終承認する二段構えが理想です。こうすることで目標が独りよがりにならず、組織全体の方向性と整合します。
過度な負担による職員のストレス増加
夜勤や身体介助など身体的負荷が高い介護職では、目標達成プレッシャーが加わるとストレスが臨界点を超えやすくなります。特に繁忙期と評価時期が重なるとバーンアウトの危険性が跳ね上がります。ワークロード解析には作業量調査や心拍変動測定を用います。作業量調査では作業ごとの時間と身体負荷を記録し、心拍変動はウェアラブルデバイスで自動取得します。数値化することで「忙しい気がする」を「1日合計歩数18,000歩」「体感疲労スコア75」といった客観データへ変換できます。
目標負荷調整策として、①ストレッチ目標を段階的に設定(第1四半期は5%改善、第2四半期は追加5%)する、②リソースを追加投入(パート職員や介護補助員の短時間雇用)する方法があります。どちらも業務量と人的リソースのバランスを取り、負荷を平準化する効果があります。また、EAP(従業員支援プログラム)や産業医面談などメンタルヘルス支援を複合的に活用すると、ストレスが高まった職員を早期にキャッチアップできます。ストレスチェック後の面談実施率をKPI化し、80%以上を維持することで対策が継続的に機能しているかをモニタリングしましょう。
まとめ:介護施設の目標設定で職員と利用者の満足度を向上させる
年間目標を軸にしたマネジメントは、職員の成長を促しつつ利用者へのサービス品質を高める最も効果的な仕組みです。個人・チーム・施設という三層構造で目標を設計し、定期的に検証することで、組織全体が同じ方向を向いて前進できます。具体的な成果としては、スキル標準化による業務のバラツキ減少、科学的介護ソフトを活用した加算取得率の向上、そしてエンゲージメント改善による離職率低下などが挙げられます。これらが連鎖すると、利用者満足度と経営効率の双方が底上げされ、長期的な競争力が高まります。
以下では、目標設定の成功が生み出すメリットと、実践に移す際のアクションプランを整理します。自施設の現状と照らし合わせ、即日取り組めるポイントを見つけてください。
目標設定と達成の成功がもたらすメリット
目標管理が機能すると、職員は自らの成長を可視化できるようになり、自己効力感が継続的に高まります。その結果、離職率が下がり、採用・教育コストの圧縮という経営的メリットが生まれます。同時に、利用者側にはケアの質向上という形で効果が波及します。具体的には、転倒事故の減少、コミュニケーションの質の向上、QOL(Quality of Life:生活の質)指標の改善などが定量的に確認できます。
職員のスキル向上とキャリア形成
目標を達成するたびに職員は「できること」が増え、自信とモチベーションが循環的に強化されます。このポジティブスパイラルがキャリア形成を加速させる鍵です。キャリアパス制度と連動させることで、到達すべきスキルと報酬・役職の関係が明確になり、長期的な職業人生を描きやすくなります。
具体的な運用例として、職位ごとにスキルマップを四半期ごとに更新する方法があります。介助技術・コミュニケーション力・リーダーシップなどのカテゴリごとに習熟度を5段階で評価し、次の期の目標に反映します。このサイクルを回すことで、OJT計画や研修投資の優先順位を理論的に決定できます。成果を測定するには、昇進率・資格取得率・担当業務の拡張率などのキャリア成果指標と、LIFEデータに基づくサービス品質指標を紐付けたダッシュボードを用いると効果的です。例えば「介護福祉士取得率が10%上昇した期は、口腔ケア関連のインシデントが15%減少した」といった因果関係を即時に把握できます。
利用者満足度の向上と介護サービスの質の改善
利用者満足度はLIFE(Long-term care Information system For Evidence)データや独自のQOLスコアで客観的に測定できます。これらの質指標は、職員スキルと施設プロセスの改善度を映す鏡であり、目標設定の最終的な出口指標として位置付けるのが効果的です。サービスブループリントやCXジャーニーマップを用いた改善プロジェクトを実施すると、利用者が感じる「待ち時間が長い」「説明がわかりにくい」といったペインポイントを工程ごとに可視化できます。そのうえで、担当者と期限を明示したアクションリストに落とし込み、PDCAを回します。
科学的介護推進体制加算をはじめとする加算項目は、サービスの質向上と連動しているため、改善プロジェクトの成果がそのまま収益に反映されます。例えば、QOLスコア3ポイント向上を達成した施設では、科学的介護推進体制加算の取得により年間300万円の増収を実現したケースがあります。改善結果は「透明性」が担保されてはじめて外部評価につながります。満足度調査の結果や改善計画の進捗を家族会やウェブサイトで公開することで、施設ブランディングの向上と地域からの信頼獲得を同時に達成できます。
施設運営の効率化と職員の働きがいの向上
効率化は「働きがい」とトレードオフではありません。むしろ、無駄な作業を削減することで利用者と向き合う時間が増え、職員は仕事の意義を再認識できます。このWin-Win設計を前提に、プロセスと人の両面から改善を進めることが重要です。効果測定には、作業時間削減率とeNPS(employee Net Promoter Score:職員推奨度)を同時に表示するダッシュボードが有効です。例えば、排泄介助動線の見直しで作業時間を10%短縮した部署が、同時期にeNPSを+12ポイント改善したというデータをリアルタイムで確認できます。
現場を巻き込んだプロセス改善にはKaizen Blitz(短期集中改善イベント)が適しています。1〜2日で現状分析から対策実施まで行うため、成果を即時に体感でき、モチベーション向上にも直結します。改善文化が定着すると、継続的なイノベーションが生まれます。結果として、長期的なコスト構造の最適化とサービス差別化が可能になり、地域で選ばれる施設へと進化します。
次のステップ:目標設定の実践と評価
メリットを理解したら、次は現場で回せる運用フローを構築する段階です。ここでは「計画→実行→評価→改善」を高速で回すことがポイントになります。以下のアクションプランと評価サイクルを導入すれば、小規模施設でも3か月以内に手応えを得られます。順に確認し、自施設に適した形へアレンジしてください。
目標設定の具体化に向けたアクションプラン
最初に、年間ロードマップを策定して関係者に共有することが必要です。これにより、進行中の施策が今どの位置にあるのか誰もが把握でき、優先順位のズレを防げます。ロードマップは短期(3か月で離職率−2ポイント)、中期(1年で科学的介護推進体制加算取得)、長期(3年で地域連携モデル施設化)の三層で数値ゴールを設定します。それぞれに明確なKPIを紐付け、具体策と予算を記載します。
責任者・期限・リソースを敷き詰めたガントチャートを作成し、管理会議で進捗をチェックします。チームOKRと個人OKRを階層化し、相互に整合性が取れているか四半期ごとにレビューしましょう。リスクマネジメントとしては、遅延対策にバッファ工数を10%確保し、資金不足時には補助金や助成金を活用するシナリオを用意しておくと計画の実効性が格段に高まります。
定期的な評価と改善のサイクルを確立する方法
評価モデルにはPDCAだけでなく、OODA(Observe, Orient, Decide, Act)やDCAP(Design, Check, Act, Plan)など複数のフレームがあります。施設文化や意思決定スピードに合わせて最適なモデルを選ぶ視点が重要です。評価データは、日次のケア記録→週次のチームレビュー→月次の管理会議という三段階で収集・可視化します。ダッシュボードでリアルタイム表示し、異常値が出た時点で即座にアラートが届く仕組みにすると、改善のスピードが大幅に向上します。
改善施策の優先順位付けには、インパクト×実行難易度マトリクスが有効です。たとえば、利用者満足度+5%が見込め、実行難易度が低い施策から順に着手することで、成果とモチベーションを同時に獲得できます。最後に、ナレッジシェア会や振り返りジャーナルを通じて学びを組織に定着させることが不可欠です。成功も失敗も可視化し全員で共有することで、次の改善サイクルが自然に回り始めます。







